-
丙戊酸钠是一种临床常用的抗癫痫药物,用于治疗全身和部分发作类型的癫痫,同时,丙戊酸钠也可用于治疗与双向情感障碍相关的躁狂发作[1]。丙戊酸钠中毒可能偶然发生,也可能是有意而为之,尤其是对有自残意图的患者[2]。急性丙戊酸钠中毒通常表现为中枢神经系统抑制、肝酶升高、血氨升高和电解质紊乱,如高钠血症等。严重过量使用丙戊酸钠的患者可出现低血压、心动过速、呼吸抑制、代谢性酸中毒、脑水肿等,如果不积极治疗,可进展为昏迷甚至死亡[3]。本文报道一例丙戊酸钠中毒患者的救治过程,为临床救治药物中毒患者中如何发挥临床药师的作用提供参考。
-
患者,女性,22岁,身高165 cm,体重55 kg。因“服用丙戊酸钠缓释片(0.5 g/片)60片4 h”入院。入院前4 h患者因情绪激动自服丙戊酸钠缓释片(0.5g/片)60片(准确计数)后依次出现少语,乏力,嗜睡,但无明显呕吐。
患者自2年前被诊断为双向情感障碍,长期服用抗抑郁药帕罗西汀20mg qd、丙戊酸钠缓释片0.5g qn,规律服药。否认高血压、糖尿病、心脏病、肝炎等慢性疾病,否认食物药物过敏史、无吸烟史,偶有饮酒。
急诊查体:血压145/91 mmHg,心率127次/min,体温37.4℃,呼吸频率20次/min,双肺呼吸音粗,未及明显干湿啰音。心律齐,腹软,未及明显包块,无明显肌紧张。四肢肌力正常,病理征未引出。
实验室检查:C反应蛋白2.47 mg/L,白细胞6.82×109/L,血小板388×109/L,淋巴细胞百分比0.52%,谷丙转氨酶12.7 U/L,结合胆红素2.0 μmol/L,血氨24 μmol/L,白蛋白41 g/L,血红蛋白133 g/L,血总淀粉酶106.8 U/L,血钾3.3 mmol/L,血肌酐63 μmol/L,乳酸3.8 mmol/L,尿隐血1+。肺部CT:两肺下叶炎症。
急查丙戊酸钠血药浓度307.8 mg/L。立即予以洗胃催吐,洗胃容量为20 000 ml,无明显药物碎屑洗出。同时给与纳洛酮促醒、呋塞米利尿、谷胱甘肽、异甘草酸镁保肝、奥美拉唑抑酸护胃等对症支持治疗后,转入ICU继续治疗。入院诊断:急性丙戊酸钠中毒,肺部感染,双向情感障碍。
-
患者转入时嗜睡乏力,鼻导管吸氧。有文献报道,如果急性摄入丙戊酸钠超过200 mg/kg或血药浓度大于180 mg /L的患者,常导致中枢神经系统功能障碍,可能发生震颤、躁动、脑水肿等神经功能损伤[4]。考虑到患者丙戊酸钠血药浓度较高,临床医生开放中心静脉通路,行连续静脉-静脉透析-滤过治疗(CVVHDF),处理前急查丙戊酸钠血药浓度317.4 mg/L,CVVHDF模式,血流速度160 ml/min,脱水速度110 ml/h,透析液2000 ml/h。首次CVVHDF后,立即查丙戊酸钠血药浓度150.3 mg/L,仍然偏高,CVVHDF后约8 h查血药浓度为260.9 mg/L,药师建议行CVVHDF联合血液灌注加速药物的清除。
入院第2天,患者神志清,精神软,乏力状,气平,心律齐,血氨67 μmol/L,血红蛋白110 g/L,白蛋白34.8 g/L,余未见明显异常,针对血氨升高,使用注射用门冬氨酸鸟氨酸10 g qd,继续补液、护胃、保肝等治疗。并行血液灌流治疗3 h,低分子肝素体外抗凝,血流速度160 ml/min。血液灌流后查丙戊酸钠血药浓度97.7 mg/L。第3天,查丙戊酸钠血药浓度227.8 mg/L,血氨116.5 μmol/L,白蛋白28 g/L,总蛋白56 g/L,临床药师建议补充人血白蛋白,血总淀粉酶139.9 U/L,关注胰腺炎可能。患者诉入院以来没有大便,腹部听诊器检查提示肠鸣音较弱,临床药师结合患者血氨较高,建议医生使用乳果糖口服液,20 ml tid。患者精神状态可,神志清,精神软,考虑到患者服用丙戊酸钠剂量过大,组织器官可能存在药物蓄积,故继续行CVVHDF联合血液灌流治疗,方法同前。治疗后,测丙戊酸钠血药浓度73.5 mg/L。第4天,查血药浓度65 mg/L,血氨96 μmol/L,入院第5天血药浓度41 mg/L,血氨28 μmol/L,精神状态可,神志清,嗜睡情况明显好转,转出ICU。在住院期间,除白蛋白短暂降低,血氨升高外,肝肾功能未见明显异常,予以出院。
-
近年来急诊各种药物过量患者呈现上升趋势,服用药物也越来越复杂。临床上能开展的血药浓度监测较少。而近年来开展的丙戊酸钠血药浓度监测逐渐应用于临床。目前测定丙戊酸钠血药浓度采用荧光免疫法,具有简便、快速,临床实用性强等特点[5]。
丙戊酸钠口服生物利用度接近100%,血浆蛋白结合率较高,血药浓度50 mg/L时蛋白结合率约为94%,血药浓度100 mg/L时,蛋白结合率为80%~85%,主要分布在细胞外液和肝、肾、肠、脑等组织,大部分经肝脏代谢,包括与葡萄糖醛酸共价结合和β氧化酶氧化等过程,后大部分经肾脏排泄。丙戊酸钠为小分子化合物,水溶性较强,蛋白结合率高,考虑到患者吞服丙戊酸钠缓释片剂量过大,且血药浓度较高,文献报道急性摄入丙戊酸钠过多,血药浓度大于180 mg/L常导致患者中枢神经系统功能障碍,如震颤、躁动、脑水肿等神经功能损伤,丙戊酸钠组织器官药物浓度高可能损伤肝、脑、肾等多种重要器官[4]。有文献报道大鼠口服丙戊酸钠半数致死量折算到人的半数致死量为0.13~0.16 g/kg[6],按照患者60 kg计算,半数致死剂量约为8~10 g,极限致死剂量为15 g左右,该患者服用丙戊酸钠缓释片总量达到30 g,具有积极抢救的意义。
过量服用丙戊酸钠虽无特效解毒剂,但亦无洗胃禁忌证。专家共识认为,对无特效解毒剂的急性重度中毒患者,即使已超过6 h仍可考虑洗胃[7],丙戊酸钠缓释片服药10 h可溶出80%左右[8],其说明书亦指出洗胃治疗在药物摄入后10~12 h内仍然有效果,故临床药师认为对该患者进行洗胃处理很合理且必要。
丙戊酸钠为强碱弱酸盐,水中溶解后呈弱碱性,pH7.5~9.0,加强利尿可促进丙戊酸钠的排出。临床药师结合丙戊酸钠理化性质、药动学特点,建议采用连续肾脏替代治疗(CRRT)和血液灌流相结合的方法清除药物。文献表明,血液透析和血液灌流可以加快丙戊酸的消除。在一项病例研究中,血液透析使丙戊酸半衰期从治疗前13 h减少到治疗后1.7 h,并在治疗4 h内表现出显著的临床改善[9]。当血清丙戊酸钠浓度降至50 ~ 100 mg /L (350 ~ 700 mmol/L)时,可停止体外治疗。
在本例中,临床医生紧急开放中心静脉通路,行CVVHDF治疗,快速稳定降低患者血液中游离态丙戊酸钠浓度。经10 h CVVHDF治疗,丙戊酸钠血药浓度从317 mg/L降低至150 mg/L,8 h后血药浓度又反跳至261 mg/L。血液净化一次后丙戊酸钠血药浓度可能出现反跳现象[10],缘于组织器官药物浓度依然较大,药物重新分布导致血药浓度再次上升。临床药师考虑到丙戊酸钠蛋白结合率高,而CRRT主要用于高水溶性、小分子、低蛋白结合率的毒物清除,对结合态丙戊酸钠清除效果不佳,故建议在CRRT基础上联合血液灌流治疗,血液灌流主要用于高蛋白结合率、高脂溶性、相对分子质量较大的毒物,树脂灌流器对蛋白结合和脂溶性分子清除较好,经3 h血液灌流,丙戊酸钠血药浓度从261 mg/L降低至97.7 mg/L,清除效果较显著。在体内,丙戊酸钠以游离状态与相应受体结合产生药效,因丙戊酸钠血浆蛋白结合率高,血浆蛋白含量的改变可以显著影响游离丙戊酸钠浓度,进而影响药效或产生毒性不良反应[11]。有研究证实等量丙戊酸钠随血浆蛋白的增加,游离丙戊酸钠血药浓度呈下降趋势[12],当患者血浆白蛋白降低时适当补充白蛋白可以减小丙戊酸钠的毒副作用。
丙戊酸钠导致的血氨升高及相关的高氨血症性脑病时有报道[4],可表现为精神错乱、癫痫发作、嗜睡等,可进展为昏迷甚至死亡,临床应密切关注患者血氨变化。患者入院第二天血氨升高,达67 μmol/L,使用注射用门冬氨酸鸟氨酸10 g qd。本药可提供尿素和谷氨酰胺合成的底物,谷氨酰胺是氨的解毒产物,同时也是氨的储存及运输形式;鸟氨酸涉及尿素循环的活化和氨的解毒全过程;门冬氨酸参与肝细胞内核酸的合成,以利于修复被损伤的肝细胞[13]。入院第三天患者诉入院以来无大便,且血氨升至116.5 μmol/L,故临床药师建议口服乳果糖,乳果糖为渗透性轻泻剂,在小肠内不被水解吸收,其渗透性使水和电解质保留于肠腔,本药在结肠内被细菌分解成乳酸、醋酸,使肠内渗透压进一步升高,粪便容量增大,刺激肠蠕动,产生导泄作用。结肠内生成的乳酸和醋酸可以使肠腔pH值降低,形成不利于分解蛋白质的细菌生存、繁殖的酸性内环境,从而减少氨的产生,酸性环境还可使NH3转变为NH4+,解离状态的NH4+脂溶性小,肠道难以吸收而随粪便排出,当结肠内pH值从7.0降至5.0时,结肠黏膜不仅不吸收氨入血,反而从血液中向结肠排出氨[14]。乳果糖在治疗便秘的同时可以降低血氨。
Analysis of clinical pharmacists participating in the treatment of a case of sodium valproate poisoning
-
摘要:
目的 通过分析临床药师参与一例丙戊酸钠中毒患者的救治过程,探讨临床药师在药物中毒救治过程中的作用。 方法 临床药师通过测定丙戊酸钠血药浓度指导医生诊断病情,初期高浓度时先以连续静脉-静脉血液透析-滤过(CVVHDF)清除游离药物,后期联合血液灌流进行结合态丙戊酸钠清除。 结果 首次CVVHDF时血药浓度下降一半,随后两次血液灌流后血药浓度明显下降,稳定观察,血药浓度维持较低水平后予以痊愈出院,病程5 d。 结论 药师参与的血药浓度监测下的血液净化方案的实施,有助于药物过量的抢救,值得推广。 Abstract:Objective To explore the role of clinical pharmacists in the treatment of drug poisoning by analyzing the clinical pharmacist's participation in the treatment of a patient with sodium valproate poisoning. Methods Clinical pharmacists measured the plasma concentration of sodium valproate to inform the doctor to diagnose illnesses. At the initial stage when the concentration is high, to eliminate the free drug by continuous venous-venous hemodialysis-filtration (CVVHDF). Then, the combined drug was cleared by hemoperfusion (HP). Results The blood concentration dropped by half at the first CVVHDF and decreased obviously after two HPs. After stable observation in five days’ course of disease, the blood concentration was maintained at a low level and the patient was cured and discharged. Conclusion The implementation of the blood purification program under the monitoring of the blood drug concentration with the participation of pharmacists is helpful for the rescue of drug overdose and is worthy of promotion. -
2型糖尿病(T2DM)是一种以持续性高血糖为主要症状,以胰岛素抵抗为病理生理特征的异质性疾病。近年来,尽管一些研究显示糖尿病发病率逐渐放缓,但T2DM的患病率持续上升。目前全球糖尿病患者超过4.25亿,其中90%为T2DM[1],我国糖尿病患者超1.4亿,位居世界首位[2]。胰高糖素样肽-1(GLP-1)是一种主要由肠道L细胞所产生的激素。艾塞那肽是一种GLP-1受体激动剂(GLP‐1RA),它以葡萄糖浓度依赖的方式增强胰岛素分泌同时抑制胰高糖素分泌,并能够延缓胃排空,通过中枢性的食欲抑制减少进食量,从而达到降低血糖作用[3]。艾塞那肽属于短效GLP-1RA,其半衰期只有2.4 h,需每天2次注射给药,在一定程度上影响患者的用药依从性[4]。艾塞那肽微球(商品名为Bydureon®)是一种长效GLP‐1RA,每周一次给药,与短效GLP‐1RA相比,可提高患者的依从性和生活质量。
美国食品药品监督管理局(FDA)于2012年1月2日批准艾塞那肽微球上市,用于改善T2DM患者的血糖控制。2018年1月4日,原中国食品药品监督管理总局(CFDA)批准该药正式在中国上市,国内获批适应证为用于改善T2DM患者的血糖水平,适用于单用二甲双胍、磺脲类以及二甲双胍合用磺脲类血糖仍控制不佳的患者。2020年《中国2型糖尿病防治指南》[5]和2021年美国糖尿病学会(ADA)指南[6]推荐:GLP-1RA 类药物在合并动脉粥样硬化性心血管疾病(ASCVD)及其高风险的患者、慢性肾病的部分患者中可无须考虑患者的HbA1c水平和二甲双胍的使用而直接使用。2022年ADA/EASD共识报告[7]中指出,在ASCVD或其高风险人群中,GLP-1RA类药物优先于钠-葡萄糖协同转运蛋白2抑制剂。
作为国内首个每周给药一次的GLP-1药物,艾塞那肽微球通过缓释微球技术持续提供稳态艾塞那肽血液浓度水平,从而大大降低给药频率,降低胃肠道不良作用,并增加药物的稳定性和提高患者依从性,为广大T2DM患者提供全新的治疗选择。随着艾塞那肽微球的广泛使用,药物不良事件(ADE)报告也逐渐增多。本文通过对FDA不良事件报告系统(FAERS)收集到的数据进行挖掘和筛选,分析艾塞那肽微球可疑的ADE信号,为国内临床合理安全用药提供参考。
1. 资料和方法
1.1 资料来源
本研究全部资料来源于FAERS收集的艾塞那肽微球相关ADE报告。本研究提取数据为艾塞那肽微球上市时间(2012年1月2日)至2023年3月31日。
1.2 数据提取和统计
以“艾塞那肽微球”为目标药物,检索关键词为“exenatide microspheres for injection”、“LY05006”、“AC
2993 LAR”及“bydureon”。采用Excel表格统计患者基本信息,包括性别、年龄、ADE上报国家和上报人员、ADE 严重程度和类型等。采用《监管活动医学词(26.0版本)》中的首选系统器官分类(SOC)和首选术语(PT)对ADE进行描述、分类和统计。1.3 数据挖掘
采用比值失衡测量法的报告比值比法(ROR)和综合标准法(MHRA)对艾塞那肽微球相关ADE 进行数据挖掘[8-9],其具体计算公式及阈值见表1。
表 1 ROR和MHRA法的计算公式及相应阈值方法
名称计算公式 阈值 ROR法 ROR=a/c/(b/d) a≥3,ROR值的95%CI下限>1,则提示生成1个
信号ROR 95%CI=
${\mathrm{e}}^{\left[{\mathrm{ln}}({\mathrm{ROR}})\pm 1.96\sqrt {\frac{1}{a} + \frac{1}{b} + \frac{1}{c} + \frac{1}{d}}\right]} $MHRA法 PRR=a/(a+b)/[c/(c+d)] a≥3,PRR值>2,χ2值>4,则提示生成1个信号 χ2 =(ad−bc)2(a+b+c+d)/[(a+b)(c+d)(a+c)(b+d)] 注:a:目标药物的目标事件报告数;b:目标药物的其他事件报告数;c:其他药物的目标事件报告数;d:其他药物的其他事件报告数;95%CI:95%置信区间;PRR:比例报告比值比。 2. 结果
2.1 艾塞那肽微球相关ADE报告年度分布
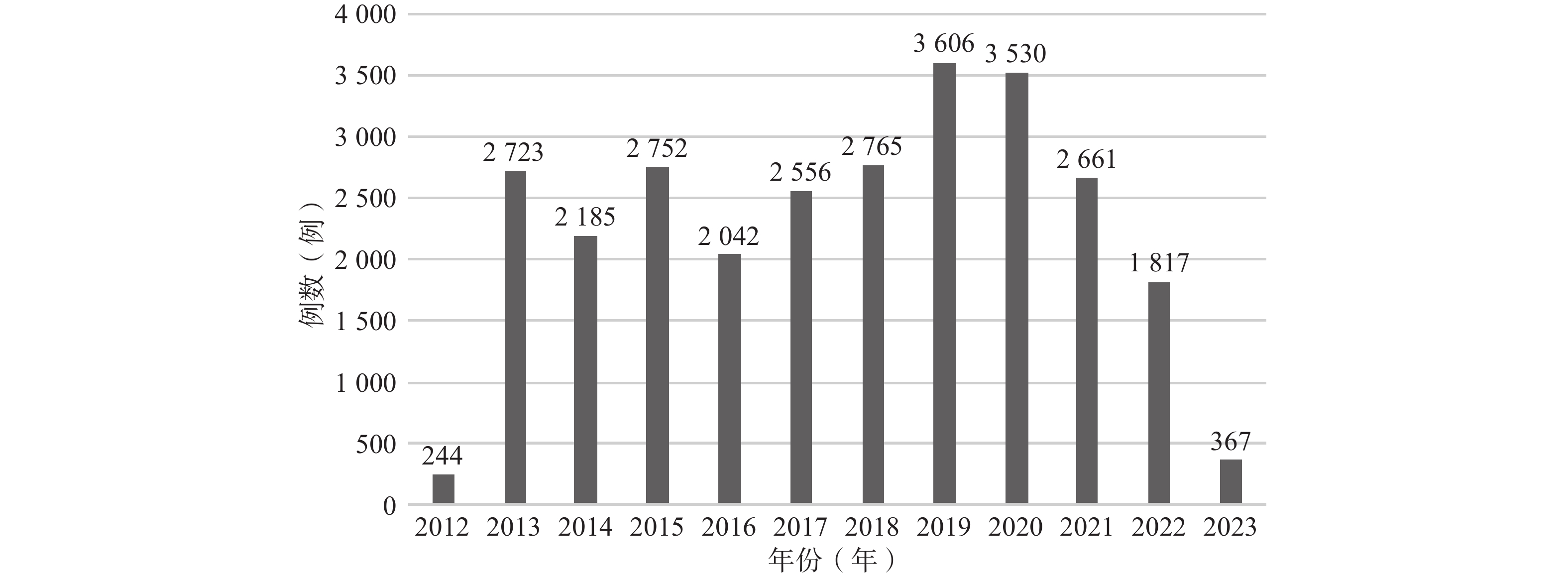
2012年1月2日至2023年3月31日,FDA共收到艾塞那肽微球相关ADE报告27 248 份,具体年度份数的分布如图1所示。
2.2 艾塞那肽微球相关ADE报告相关患者性别和年龄分布
艾塞那肽微球相关ADE报告27 248份共涉及27 248例患者,患者的性别和年龄分布情况见表2。
表 2 艾塞那肽微球相关ADE涉及患者性别及年龄分布参数 分类 例数(例) 占比(%) 性别 男 11 814 43.36 女 14 328 52.58 未知 1 106 4.06 合计 27 248 100.00 年龄 18-64岁 186 0.68 ≥65岁 339 1.24 未知 26 723 98.07 合计 27 248 100.00 2.3 艾塞那肽微球相关ADE报告上报人员和上报国家分布
统计结果显示,艾塞那肽微球相关ADE报告上报人员以消费者为主(18 435例,占67.66%)。上报国家共 51个,报告数以美国最高(26 295例,占96.5%),其次为日本(117例,占0.4%),具体见表3。
表 3 艾塞那肽微球相关ADE报告上报人员和上报国家分布参数 分类 例数(例) 占比(%) 上报人员 消费者 18 435 67.66 医务人员 2 947 10.82 其他 1 237 4.54 未知 4 629 16.99 合计 27 248 100.00 上报国家 美国 26 295 96.50 日本 117 0.43 英国 114 0.42 法国 104 0.38 澳大利亚 74 0.27 其他 514 1.89 未知 30 0.11 合计 27 248 100.00 2.4 艾塞那肽微球相关ADE中的严重不良事件
在上报的27 248份报告中,报告了4 719例次严重ADE,包括住院、死亡、危及生命、残疾等,具体见表4。
表 4 艾塞那肽微球严重不良事件分布严重不良事件类型 例数(例) 占比(%) 住院 1 462 30.98 死亡 246 5.21 危及生命 146 3.10 残疾 112 2.37 其他 12 56.33 未知 95 2.01 合计 4 719 100.00 2.5 艾塞那肽微球相关ADE中累及的系统和器官
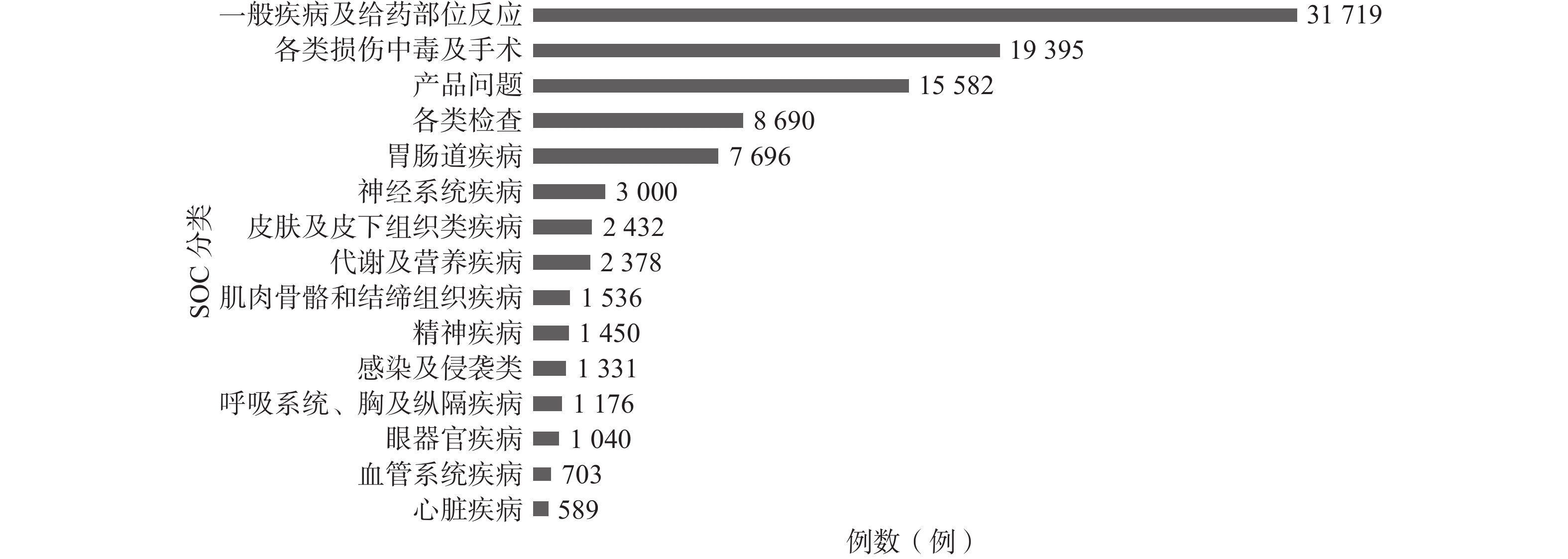
在上报的27 248份报告中,共发生101 469例次ADE。ADE共涉及27个SOC,以给药部位反应为主,具体见图2。
2.6 基于PT术语的信号挖掘
对以艾塞那肽微球为首要怀疑药物的ADE报告进行筛选,PT 报告总数为2 474个,较为常见的 ADE报告数为注射部位不适、血糖升高、体质量降低等,结果见表5。
表 5 艾塞那肽微球相关ADE报告数排序(前50位)序号 PT 报告数/例(个) 序号 PT 报告数/例(个) 1 注射部位出血 5 262 26 注射部位硬结 164 2 注射部位痛 4 586 27 注射部位发热 159 3 注射部位肿块 3 529 28 肿块 156 4 注射部位结节 2 869 29 注射部位不适 146 5 血葡萄糖升高 2 572 30 注射部位疤痕 104 6 体质量降低 2 269 31 皮肤肿块 104 7 注射部位瘙痒 1 590 32 糖化血红蛋白异常 100 8 注射部位瘀青 1 239 33 饥饿感 98 9 注射部位红斑 1 061 34 胃排空障碍 94 10 注射部位肿胀 743 35 体质量波动 94 11 糖化血红蛋白升高 682 36 注射部位刺激 86 12 血葡萄糖降低 553 37 注射部位炎症 79 13 胰腺炎 416 38 挫折承受力降低* 79 14 血葡萄糖异常 391 39 糖化血红蛋白降低 73 15 糖尿病控制不佳 347 40 脂肪酶升高* 68 16 注射部位反应 342 41 食欲障碍 52 17 注射部位损伤 322 42 注射部位血肿 52 18 结节 305 43 注射部位脓肿 50 19 注射部位变色 300 44 注射部位感染 49 20 血葡萄糖波动 221 45 注射部位分泌物 48 21 注射部位皮疹 202 46 超重 43 22 身高降低* 198 47 注射部位结痂 39 23 嗳气 195 48 注射部位蜂窝织炎 37 24 注射部位荨麻疹 193 49 注射部位囊泡 32 25 注射部位凹陷 178 50 血胆固醇异常* 28 注:*表示说明书未列入的ADE。 经ROR法和MHRA法双重筛选,最终获得阳性信号163个。按信号强度( ROR值的 95% CI下限)对前50位PT进行排序,结果见表6。相关性较高的ADE为注射部位不适、获得性混合型高脂血症、糖化血红蛋白异常等。另外,挖掘到未列入药品说明书的ADE共7种。
表 6 艾塞那肽微球相关ADE信号强度排序(前50位)序号 PT 报告数/
例(个)PRR ROR(95% CI) 序号 PT 报告数/
例(个)PRR ROR(95% CI) 1 注射部位结节 2 869 247.06 254.22(242.57-266.43) 26 注射部位脓肿 50 14.02 14.03(10.58-18.60) 2 注射部位凹陷 178 76.69 76.82(65.44-90.19) 27 血葡萄糖波动 221 13.75 13.78(12.05-15.76) 3 获得性混合型高脂血症* 3 71.01 71.02(20.81-242.33) 28 结节 305 13.59 13.63(12.16-15.28) 4 糖化血红蛋白异常 100 66.40 66.47(53.79-82.14) 29 注射部位蜂窝织炎 37 13.49 13.49(9.72-18.72) 5 注射部位囊肿 27 62.44 62.46(41.64-93.69) 30 糖尿病控制不佳 347 13.29 13.33(11.98-14.84) 6 注射部位肿块 3 529 60.93 63.09(60.86-65.40) 31 注射部位肉芽肿 5 12.73 12.73(5.23-31.02) 7 血胰高血糖素增高 4 55.50 55.51(19.51-157.89) 32 胃肿块* 18 12.71 12.71(7.95-20.32) 8 注射部位变形 8 53.65 53.66(25.66-112.21) 33 血葡萄糖异常 391 12.15 12.20(11.03-13.49) 9 注射部位损伤 322 49.86 50.01(44.54-56.16) 34 血管损伤* 23 10.53 10.53(6.96-15.93) 10 注射部位出血 5 262 46.12 48.59(47.19-50.03) 35 注射部位炎症 79 10.17 10.18(8.14-12.72) 11 给药部位结节 3 36.58 36.58(11.22-119.29) 36 注射部位痛 4 586 10.03 10.46(10.15-10.78) 12 注射部位关节痛 5 35.30 35.30(14.15-88.07) 37 注射部位感染 49 9.63 9.63(7.26-12.79) 13 给药部位凹陷 3 33.53 33.53(10.33-108.90) 38 身高降低* 198 9.36 9.38(8.14-10.80) 14 腹壁肿块* 5 32.45 32.45(13.05-80.72) 39 注射部位瘀青 1 239 9.06 9.16(8.65-9.69) 15 身高异常* 7 30.62 30.62(14.20-66.03) 40 注射部位不适 146 8.97 8.98(7.62-10.58) 16 糖化血红蛋白降低 73 29.73 29.75(23.46-37.74) 41 注射部位刺激 86 8.95 8.96(7.23-11.09) 17 注射部位结痂 39 25.44 25.45(18.41-35.17) 42 血葡萄糖升高 2 572 8.78 8.99(8.64-9.35) 18 注射部位疤痕 104 22.78 22.80(18.71-27.79) 43 皮肤肿块 104 8.76 8.77(7.22-10.65) 19 腹部脂肪堆积* 3 21.56 21.56(6.75-68.87) 44 嗳气 195 7.90 7.91(6.86-9.12) 20 糖化血红蛋白升高 682 16.99 17.10(15.83-18.47) 45 血葡萄糖降低 553 7.71 7.75(7.12-8.43) 21 注射部位腐烂 11 16.96 16.96(9.28-31.01) 46 注射部位硬结 164 7.66 7.67(6.57-8.96) 22 注射部位分泌物 48 16.02 16.02(12.01-21.38) 47 胃排空障碍 94 7.53 7.54(6.15-9.25) 23 注射部位瘙痒 1 590 15.25 15.48(14.72-16.28) 48 注射部位肿胀 743 6.51 6.55(6.09-7.05) 24 注射部位变色 300 14.67 14.71(13.10-16.51) 49 肿块 156 6.28 6.29(5.37-7.37) 25 体质量指数异常 4 14.12 14.12(5.21-38.27) 50 注射部位红斑 1 061 5.54 5.58(5.25-5.93) 注:*表示说明书未列入的ADE。 3. 讨论
本研究利用FAERS数据库中艾塞那肽微球的ADE报表数据,应用比值失衡法对艾塞那肽微球上市后发生的ADE进行分析和挖掘,为减少结果偏倚,本研究采用ROR法与MHRA法两种方法进行数据挖掘。艾塞那肽微球相关ADE信号较强且较多地集中在给药部位反应、血糖控制不佳、胃肠道系统反应等方面,与药品说明书中ADE大致相同。
本研究结果显示,艾塞那肽微球较强的ADE为注射部位反应包括结节、凹陷、肿块,关联较强的ADE为胃肠道药物不良反应、血糖控制不佳,提示临床使用艾塞那肽微球时应重点关注注射部位反应、胃肠道反应如嗳气、胃排空障碍以及血糖波动等相关ADE。GLP-1RA一方面通过增加胰岛β细胞胰岛素分泌和减少α细胞胰高血糖素分泌来改善糖代谢[10];另一方面通过抑制食欲和减少食物摄入来减轻体质量[11]。由此造成胃排空障碍、嗳气等一系列ADE,并同时作用于中枢神经系统,造成食欲下降。既往研究结果显示,相比其他半衰期较短的GLP-1RA(如艾塞那肽、利拉鲁肽等),艾塞那肽微球不仅在持续血糖控制和减轻体重各方面具有更好的疗效[12-14],而且胃肠道相关ADE的发生率显著降低[15]。
艾塞那肽微球是长效制剂,每周给药1次。艾塞那肽微球从微球中逐渐释放药物可以帮助患者减少皮下注射次数。由于缓释制剂的便利性,可以改善患者的依从性和提高生活质量,与短效GLP-1 RA相比,可以更好地控制血糖。这可能与艾塞那肽微球制剂中血浆艾塞那肽的浓度在白天更稳定有关,可能有助于患者胰岛β细胞功能的改善[13, 16]。
注射用艾塞那肽微球给药前需要混合药物和填充注射器,对使用方法有一定的要求,如注射给药应在腹部、大腿或上臂区域皮下注射,在同一区域注射时,每周应选择不同的部位,减少注射部位ADE的发生[17]。注射部位反应如结节、凹陷、肿块、出血等 ADE的报告数与信号强度均排在前列。提示在临床使用艾塞那肽微球时,专业医疗人员应当注意加强对患者药物注射的用药教育,保障患者用药的有效性和安全性。
本研究经ROR法和MHRA法双重筛选,最终获得阳性信号163个,其中发现有10个未在说明书中出现的ADE信号。说明书中提示急性胰腺炎包括致死性和非致死性出血或坏死性胰腺炎的发生与使用艾塞那肽有关[18]。本研究发现了胰腺炎阳性信号,提醒医务人员应注意使用该药应密切关注患者是否发生急性胰腺炎的症状和体征,包括持续性严重腹痛并可放射到背部或伴有恶心和呕吐。如果怀疑出现胰腺炎应立即停药。对确诊胰腺炎患者,则不应重新开始注射用艾塞那肽微球治疗。
本研究属于上市后ADE信号研究,即使有大样本量的数据,仍然存在一定局限性。首先FAERS是自发上报系统,因此存在重复报告、错报、漏报等情况[19]。如在本研究中,超过90%的患者年龄信息未知,对于ADE年龄的分布估计有一定的影响。其次尽管同时使用ROR法与MHRA法两种方法,但是仍然不能排除假阳性信号出现,而且FAERS数据库中ADE项的信息填写可能过于主观,如对于同一个ADE,不同的报告者可能采用不同的描述,即使通过术语标准化仍然无法消除这一问题,导致单个PT的ROR、PRR值的计算可能存在误差。最后FAERS数据库中数据来源主要是欧美国家,而亚洲人群的数据,尤其是中国患者的数据少,因此需要考虑研究发现的ADE信号是否符合中国人群现状。本研究虽然用 2 种方法进行综合评价,检出阳性信号并非必然的因果关系,仍需进一步临床研究加以证实。
-
[1] LÖSCHER W. Basic pharmacology of valproate: a review after 35 years of clinical use for the treatment of epilepsy[J]. CNS Drugs,2002,16(10):669-694. [2] FERREY A E, GEULAYOV G, CASEY D, et al. Relative toxicity of mood stabilisers and antipsychotics: case fatality and fatal toxicity associated with self-poisoning[J]. BMC Psychiatry,2018,18(1):399. [3] 喻东山, 李广录, 汪春运. 丙戊酸钠的不良反应研究新进展[J]. 国际神经病学神经外科学杂志, 2005, 32(4):319-321. [4] DUPUIS R E, LICHTMAN S N, POLLACK G M. Acute valproic acid overdose. Clinical course and pharmacokinetic disposition of valproic acid and metabolites[J]. Drug Saf,1990,5(1):65-71. [5] 孙利伟, 闫红月. 荧光偏振免疫法测定丙戊酸钠血清药物浓度[J]. 中国实用医药, 2010, 5(29):127-128. [6] 黄凤娇, 李继洪, 唐敦立, 等. 丙戊酸钠与双丙戊酸钠的毒性比较[J]. 中国药物警戒, 2012, 9(1):7-9. [7] 中国医师协会急诊医师分会, 中国毒理学会中毒与救治专业委员会. 急性中毒诊断与治疗中国专家共识[J]. 中华急诊医学杂志, 2016, 25(11):1361-1375. [8] 戈文兰, 王广基, 孙建国, 等. 丙戊酸钠缓释片及其人体生物利用度的研究[J]. 中国药科大学学报, 2000, 31(6):422. [9] GHANNOUM M, LALIBERTÉ M, NOLIN T D, et al. Extracorporeal treatment for valproic acid poisoning: systematic review and recommendations from the EXTRIP workgroup[J]. Clin Toxicol (Phila),2015,53(5):454-465. [10] MOINHO R, DIAS A, ESTANQUEIRO P, et al. Overdose with antiepileptic drugs: the efficacy of extracorporeal removal techniques[J]. BMJ Case Rep,2014,2014:bcr2014207761. [11] DORÉ M, SAN JUAN A E, FRENETTE A J, et al. Clinical importance of monitoring unbound valproic acid concentration in patients with hypoalbuminemia[J]. Pharmacotherapy,2017,37(8):900-907. [12] 史道华, 邓婕, 连秋燕. 血浆蛋白含量与丙戊酸游离药物浓度的相关性[J]. 中国临床药理学杂志, 2014, 30(3):188-189,201. [13] 史纳. 醒脑静与门冬氨酸鸟氨酸联合用药方案治疗肝性脑病的临床研究[J]. 中国现代药物应用, 2020, 14(16):156-158. [14] 曹芳, 张广文, 闫亚平. 乳果糖口服溶液联合注射用门冬氨酸鸟氨酸治疗肝性脑病的临床效果及对神经毒性物质、炎症因子水平的影响[J]. 临床医学研究与实践, 2020, 5(36):14-16. -

 点击查看大图
点击查看大图
计量
- 文章访问数: 4460
- HTML全文浏览量: 2026
- PDF下载量: 30
- 被引次数: 0




 下载:
下载:

 下载:
下载:
