-
糖尿病足是糖尿病常见的严重慢性并发症之一,主要是由于患者神经病变、下肢血管病变、足部外伤感染等原因导致的足部或下肢组织溃疡破坏,是中晚期糖尿病患者截肢或死亡的主要原因[1]。糖尿病足患者下肢血运不佳,创面愈合慢,住院时间长,医疗费用高[2]。调查数据显示,糖尿病足患者药费、住院费等治疗费用呈逐年增长,患者经济压力大,也增加了国家的经济负担[3]。糖尿病足患者大部分都伴有视网膜病变、血管病变和神经病变等并发症,因此糖尿病足的综合治疗与全身多个器官或系统相关。“以患者为中心”的多学科治疗模式(MDT)目前已应用于糖尿病足患者的诊治中[4-5]。美国感染病学会制订的《糖尿病足感染的诊断和治疗临床实践指南》推荐药师加入糖尿病足治疗团队,在优化药物治疗方案、用药安全、患者教育和降低费用等方面发挥作用[6]。本研究的目的是通过历史性对照研究,比较临床药师参与糖尿病足患者治疗前后,抗菌药物使用强度(AUD)、用药品种数、药费及住院费用等指标变化,评价临床药师参与糖尿病足患者治疗的效果。
-
选择2017年4月至9月在空军特色医学中心内分泌科住院治疗的wagner4级糖尿病足患者40例为对照组,2019年4月至9月在内分泌科住院治疗的wagner4级糖尿病足患者40例为干预组。入组病例均符合国际糖尿病足工作组和美国感染病学会分类诊断标准[6]中wagner4级糖尿病足诊断标准,患者同意参与本研究;排除放射、动脉炎、恶性肿瘤等其他病因导致的足部溃疡和合并严重心、肝、肾功能不全疾病者,排除存在认知或言语功能障碍、无法有效沟通的患者。对照组男33例,女7例,年龄(59.10±6.78)岁。观察组男35例,女5例,年龄(58.35±7.63)岁。两组患者的性别和年龄等无显著差异,糖尿病的病程、严重程度以及合并症情况比较,差异均无统计学意义(P>0.05),具有可比性。
-
所有患者入院后,按照空军特色医学中心(原空军总医院)糖尿病足诊疗规范,给予调整血糖、抗感染治疗、改善血液循环、营养神经等对症处理,创面给予窦道切开、坏死组织清创等外科处理。对照组患者临床药师未参与患者的药物治疗监护。干预组患者在患者入院后,临床药师参与药物治疗,提供药学服务,包括开展抗菌药物管理,及时评估抗感染疗效,优化抗感染治疗方案;开展药物重整,优化药物治疗方案,减少重复用药和辅助用药;开展药学监护,监测患者血糖和生化指标,提高血糖控制率;开展患者用药教育,指导患者药物服用方法和注意事项,提高患者用药依从性。
-
通过医院HIS系统,收集患者入院后的用药名称、用药数量、用药金额、住院天数和出院结算费用,计算药费、住院总费用、AUD和特殊级抗菌药物使用率。
依据《新编药物学》(第17版)和《抗菌药物临床应用指导原则》(2015版)统计患者用药种类,对抗菌药物的品种进行分类和分级,药费为患者本次住院期间所用药品总金额,住院总费用为患者本次住院的出院结算费用,包括药品、耗材、检验和床位费等。根据WHO推荐的限定日剂量(DDD),结合临床实际应用情况和《新编药物学》(第17版)推荐的成人平均日剂量确定抗菌药物DDD值,计算抗菌药物DDD数和AUD。抗菌药物DDD数=某抗菌药物消耗量/该药的DDD值。AUD是指每100人天中消耗抗菌药物的DDD数,以平均每日每百张床位所消耗抗菌药物的DDD数表示,AUD=(DDD数/同期出院患者人天数)×100。特殊级抗菌药物使用率=(使用特殊级抗菌药物的患者例数/同期出院患者例数)×100%。
-
应用Excel软件建立数据库,采用SAS 9.2软件进行数据处理,计量资料用均数±标准差(
$ \bar{x} $ ±s)表示,采用t检验或Wilcoxon秩和检验进行比较。计数资料用例数、率或构成比表示,采用χ2检验或Fisher精确概率法进行比较。P<0.05为差异有统计学意义。 -
两组患者在性别、年龄、合并症包括周围血管病变、周围神经病变和糖尿病肾病等方面差异无统计学意义(P>0.05),见表1。
表 1 糖尿病足患者一般资料(n=40)
组别 男性[n(%)] 年龄(岁) 合并周围血管病变[n(%)] 合并周围神经病变[n(%)] 合并糖尿病肾病[n(%)] 干预组 35(87.50) 58.35±7.63 40(100.00) 39(97.50) 15(37.50) 对照组 33(82.50) 59.10±6.78 38(95.00) 39(97.50) 16(40.00) -
与对照组相比,两组疗效相当,干预组抗菌药物消耗DDD数和AUD大幅降低,应用抗菌药物种类和特殊级抗菌药物使用率显著降低(P<0.01),见表2。
表 2 抗菌药物管理指标比较(n=40)
组别 好转例数 抗菌药物DDDs AUD 抗菌药物种类 特殊级抗菌药物使用例数[n(%)] 干预组 40 887.73 82.73 1.93±1.07* 7(17.50)* 对照组 40 1 454.26 130.78 3.28±1.18 25(62.50) *P<0.01,与对照组比较。 -
与对照组相比,干预组用药种类、药费和住院总费用均显著降低(P<0.01),见表3。
表 3 卫生经济学指标比较(n=40)
组别 住院天数(t/d) 用药种类 药费(元) 住院总费用(元) 干预组 26.83±2.11 22.98±8.25 8 794.92±3 739.25* 29 281.47±15 611.29* 对照组 27.80±1.44 26.93±6.76 18 484.73±5 860.10 41 084.65±10 562.35 *P<0.01,与对照组比较。 -
目前,50%以上非创伤性截肢由糖尿病足引起,患者心理压力和经济压力大,严重影响了患者生活质量和生命预后[7-8]。糖尿病足患者并发症多,涉及不同专业,而医师的专业分科越来越细化,单个医师或单一专科已经难以满足糖尿病足患者治疗的需求[5]。近年来,临床药师加强临床实践,深入临床,参与查房和药物治疗,开展药学监护和患者用药教育,已成为治疗团队中重要成员。本研究通过疗效、抗感染管理指标和卫生经济学指标评价临床药师在糖尿病足患者治疗中发挥的作用。
感染是导致糖尿病足发生和加重的主要原因之一[9],40%~80%的糖尿病足患者的足部溃疡都合并细菌感染。糖尿病足患者出现下肢感染后截肢风险急剧升高,是未合并下肢感染患者的154.5倍[10-11]。糖尿病足感染通常是混合菌感染,进展快,医师为提高疗效,常升级抗感染治疗,可能出现抗菌药物滥用。因此在给予抗感染治疗前必须留取标本,送病原学检査,尽快查明致病菌,根据药敏结果选择抗菌药物,减少抗生素的过度使用[12]。临床药师可以协助医师及时准确留取临床标本送微生物培养,合理选择经验性抗感染治疗药物[13-14]。糖尿病足患者病程长,抗感染治疗时间也较长,随着治疗的进行,致病菌对抗菌药物的药敏结果可能由敏感转为耐药,或筛选出新的致病菌,因此糖尿病足感染患者治疗中还需监测抗感染治疗效果,必要时再次取样送检,及时调整给药方案[15-16]。另外,抗菌药物需到达感染部位,才能有效发挥抗菌作用[17]。糖尿病足患者通常都伴有下肢血管病变,下肢血液循环不好,抗菌药物难以到达感染部位,影响抗感染疗效[18]。临床药师可以协助医师选择组织分布较好的抗菌药物,提高疗效。本研究中,临床药师参与糖尿病足患者的抗感染药物治疗,协助医师优化抗感染方案,包括品种选择、剂量大小和疗程长短,防止细菌耐药,大幅降低了抗菌药物管理指标,包括抗菌药物消耗DDD数、AUD、联合应用抗菌药物种类和特殊级抗菌药物使用率。
糖尿病足患者常并发糖尿病神经病变、视网膜病变、高血压、糖尿病肾病、心脑血管疾病或下肢动脉病变等疾病[19]。因此糖尿病足患者的治疗可能涉及到全身多个系统,需要多学科、多药物综合治疗。本研究中的wgner4级糖尿病足患者几乎都合并有周围血管病变、周围神经病变或糖尿病肾病,平时长期服用多种药物。患者入院后,医生需要根据患者的病情和入院检查结果,给予调整血糖、抗感染、改善血液循环、营养神经等多种药物对症治疗,部分患者对自己服用的药物表述不清,如果对患者用药史了解不全,可能出现重复用药或者药物相互作用等问题。有研究报道,住院患者中至少发生1次用药史采集差错的比例高达27%~54%[20]。临床药师熟悉药物的商品名、包装外观和剂量等情况,能准确采集患者用药史和过敏史等,可有效防止潜在的医疗事故。临床资料表明,患者药物不良反应发生率随着用药种类的增加急剧上升,慢性病患者用药种类多,疗程长,同时服用6~10种药物的患者不良反应发生率可能高达40%;临床药师通过药物重整和用药教育,可避免80%左右的药物不良事件发生,极大地降低了患者的用药风险[20-21]。在本研究中,临床药师在患者入院后进行药学查房和问诊、开展药物重整、优化药物治疗方案、避免重复用药、减少辅助用药、降低用药品种数,防止潜在的药物不良事件;对重点患者开展药学监护,提高血糖控制率;对患者进行用药教育,提高患者用药依从性和疗效,降低了干预组患者的药费和住院总费用。
临床药师参与慢性疾病患者的药物治疗管理已成为临床药学工作的主要内容之一。本研究通过抗菌药物管理指标和卫生经济学指标评价临床药师在糖尿病足患者治疗中的作用,临床药师通过开展抗菌药物管理、药物重整、药学监护和患者教育等药学服务,可以促进合理用药,降低AUD和特殊级抗菌药物使用率,节省药费和治疗总费用。
Effect evaluation of the clinical pharmacists participating in the treatment of patients with diabetic foot
-
摘要:
目的 评估临床药师参与住院糖尿病足患者治疗对抗菌药物管理指标和卫生经济学指标的影响。 方法 选择2017年4月至2017年9月在空军特色医学中心内分泌科住院治疗的wagner4级糖尿病足患者40例为对照组,2019年4月至2019年9月在内分泌科住院治疗的wagner4级糖尿病足患者40例为干预组,对照组临床药师未参与患者药物治疗监护,干预组临床药师参与药物治疗,开展抗菌药物管理、药物重整、药学监护和用药教育,比较两组的疗效、抗菌药物管理指标(抗菌药物使用强度、特殊级抗菌药物使用率)和卫生经济学指标(药费、住院费用)。 结果 两组患者疗效相当,临床药师干预组抗菌药物使用强度和特殊级抗菌药物使用率显著低于对照组(P<0.01),同时药费和住院费用也显著低于对照组(P<0.01)。 结论 临床药师参与糖尿病足患者的药物治疗可以优化抗菌药物管理指标和卫生经济学指标,促进合理用药,节省医疗费用。 Abstract:Objective To evaluate the effect of clinical pharmacists participating in the treatment of hospitalized patients with diabetic foot by antibiotics management index and health economics index. Methods 40 hospitalized patients with diabetic foot of Wagner Grade 4 in the Endocrine Department of Air Force Medical Center from April to September 2017 were selected as control group, and 40 hospitalized patients with diabetic foot of Wagner Grade 4 in the Endocrine Department from April to September 2019 were selected as interventional group. No clinical pharmacists were involved in drug treatment of patients in the control group, while the clinical pharmacists in the interventional group participated in drug treatment, and implemented antimicrobial stewardship, medication reconciliation, pharmaceutical care and medication education. Antibiotics management indexes (use intensity of antibiotics, use rate of special class antibiotics) and health economics indexes (medicine expenses, hospitalization expenses) of the two groups were compared. Results The efficacy of the two groups was similar. The use intensity of antibiotics and use rate of special class antibiotics of the interventional group in which clinical pharmacists participated were significantly lower than the control group (P<0.01), so were the medicine expenses and hospitalization expenses (P<0.01). Conclusion Clinical pharmacists participating in the treatment of hospitalized patients with diabetic foot could reduce antibiotics administration index and health economics index, promote rational medicine use and save medical expenses. -
Key words:
- clinical pharmacist /
- diabetic foot /
- antimicrobial stewardship /
- health economics
-
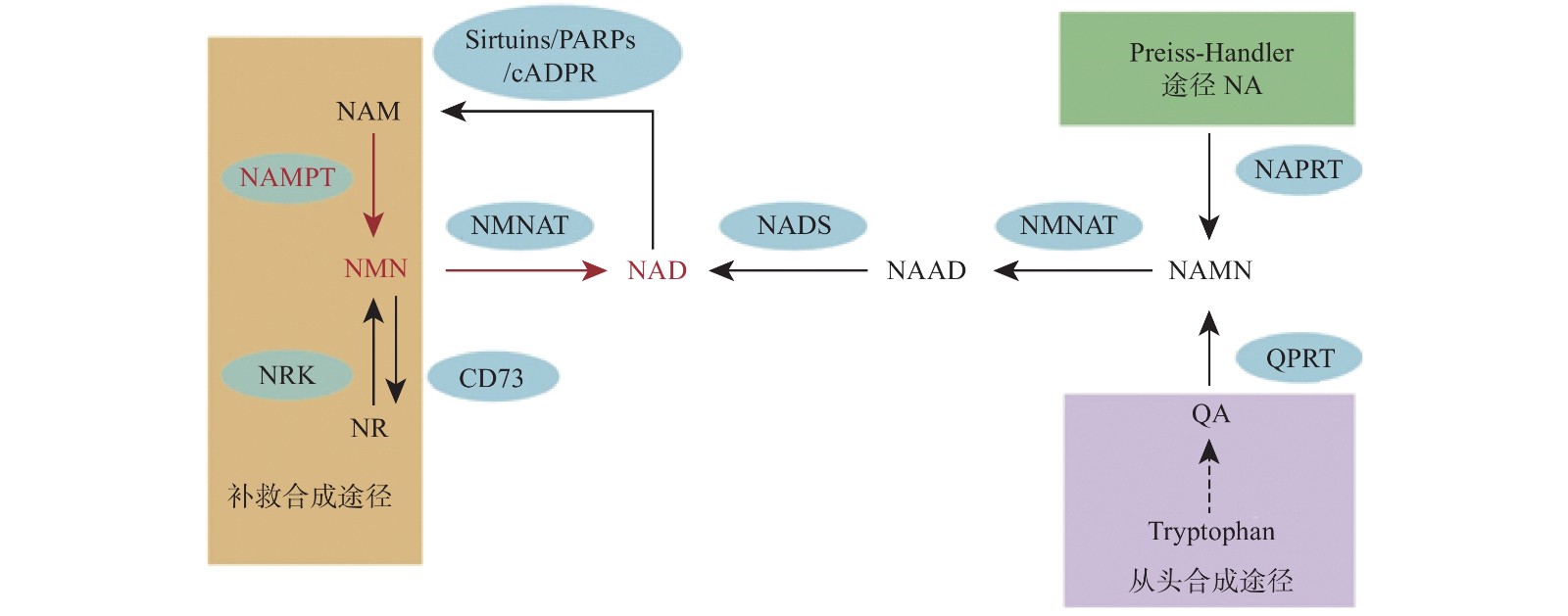
烟酰胺腺嘌呤二核苷酸(NAD)是真核细胞中的一种重要的代谢氧化还原辅酶,它在各种生物过程中起关键作用,包括新陈代谢、衰老、细胞死亡、DNA 修复和表达[1-2]。NAD主要有3种生物合成途径,在哺乳动物中,补救途径是NAD的主要来源并且该途径只有两个步骤(图1)。NAD 在该途径中的合成速率主要由烟酰胺磷酸核糖基转移酶(Nampt)决定,该步骤首先将烟酰胺(NAM)和5-磷酸核糖基-1-焦磷酸(PRPP)转化为烟酰胺单核苷酸(NMN)。然后,在第二步中将NMN与ATP偶联并转化为NAD[3]。直接使用NMN可以弥补NAD的不足,因此NMN可以参与多种疾病的调节,如2型糖尿病、肥胖症、心力衰竭、神经再生和炎症等[4-8]。
溃疡性结肠炎是炎症性肠病的一种。近年来,其病因和发病机制的研究受到广泛关注[9-11]。目前治疗溃疡性结肠炎的手段主要是对症治疗,如抗感染药、糖皮质激素和免疫抑制剂等,但这些药物长期使用会带来很多不良反应[12-13]。NAD与多种炎症性疾病有关,如败血症和类风湿性关节炎[14-15]。此外,有报道显示,炎症性肠病患者结肠组织和血清中Nampt浓度升高,并将Nampt作为小儿炎症性肠病严重程度的标志物[16-17]。因此,作为NAD合成的中间重要产物NMN,也有可能对炎症性肠病产生一定作用。与此同时,目前有很多含有NMN的保健品问世,但是由于NMN参与调节的功能非常复杂,并且有研究表明NMN可以促进肿瘤的增殖等作用[18],因此,补充NMN并不一定对人体都有益。并且,NMN作为保健品需要长期服用,但对于一些患有如炎症性肠病的慢性病患者,评价其对于患者的安全性极其重要。
本研究主要考察NMN对DSS诱导的溃疡性结肠炎小鼠模型的作用。以评价NMN作为保健品是否适用于患有溃疡性结肠炎的患者。
1. 材料与方法
1.1 DSS诱导肠炎模型的制备
雄性C57小鼠(8周龄,上海西普尔-必凯实验动物有限公司),放于实验室适应2周后进行造模。按照之前的方法进行模型制备[19],将DSS(美国MP公司,分子量为36 000~50 000)溶于水中,至终浓度为3%,让小鼠自由饮用。
1.2 分组及给药情况
将NMN[音芙医药科技(上海)有限公司]溶于生理盐水中,制备不同浓度的NMN溶液,将雄性C57小鼠分为6组,分别为生理盐水对照组,3、10、30、100、300 mg/kg NMN的不同剂量组。按照容积0.1 ml/10 g,通过灌胃(ig)和腹腔注射(ip)两种方式,从第1天开始给药,每天1次,直至实验观察结束。
1.3 疾病评分(DAI)
按照之前的评分标准进行评分[19],对体重下降程度、大便性状、血便情况分别进行评分,而后进行加和,计算总分数。具体评分标准见表1。
表 1 疾病评分评分 体重下降(%) 大便性状 血便情况 0 无 正常 无 1 1~5 — — 2 5~10 半稀便 潜血 3 10~15 — — 4 ≥15 稀便 肉眼血便 注:“—”表示无此项评分。 1.4 形态学检测及组织学染色
小鼠处死后,取整个结肠部位,测量长度进行比较。而后将结肠下段部位组织用4%多聚甲醛固定24 h,然后包埋在石蜡中。准备厚度为4 μm的切片,按照之前的实验方法,进行HE染色[19]。
1.5 统计分析
本实验指标均为定量数据,数据以(
$\bar x \pm s$ )表示。两两比较采用t-test法进行,采用GraphPad Prism 7统计软件进行统计分析。2. 结果
2.1 NMN对DSS诱导的溃疡性结肠炎模型小鼠生存时间的影响
为了确定实验的最佳观察时间,首先对小鼠的生存曲线进行测定。将100和300 mg/kg的NMN通过灌胃的给药方式,检测3%DSS诱导的溃疡性结肠炎模型小鼠生存时间(图2),在给药第9天时,300 mg/kg组中有2只小鼠死亡,生理盐水对照组和100 mg/kg组在第10 天出现小鼠死亡。第17天时,300 mg/kg组小鼠全部死亡,而在第20天时,生理盐水对照组和100 mg/kg组全部死亡。3组生存曲线之间并无统计学差异。由于在给药第9天时,有小鼠出现死亡,因此我们将后面实验的观察时间设定为8 d。
2.2 NMN不同给药方式对DSS诱导的溃疡性结肠炎模型小鼠体重和DAI的影响
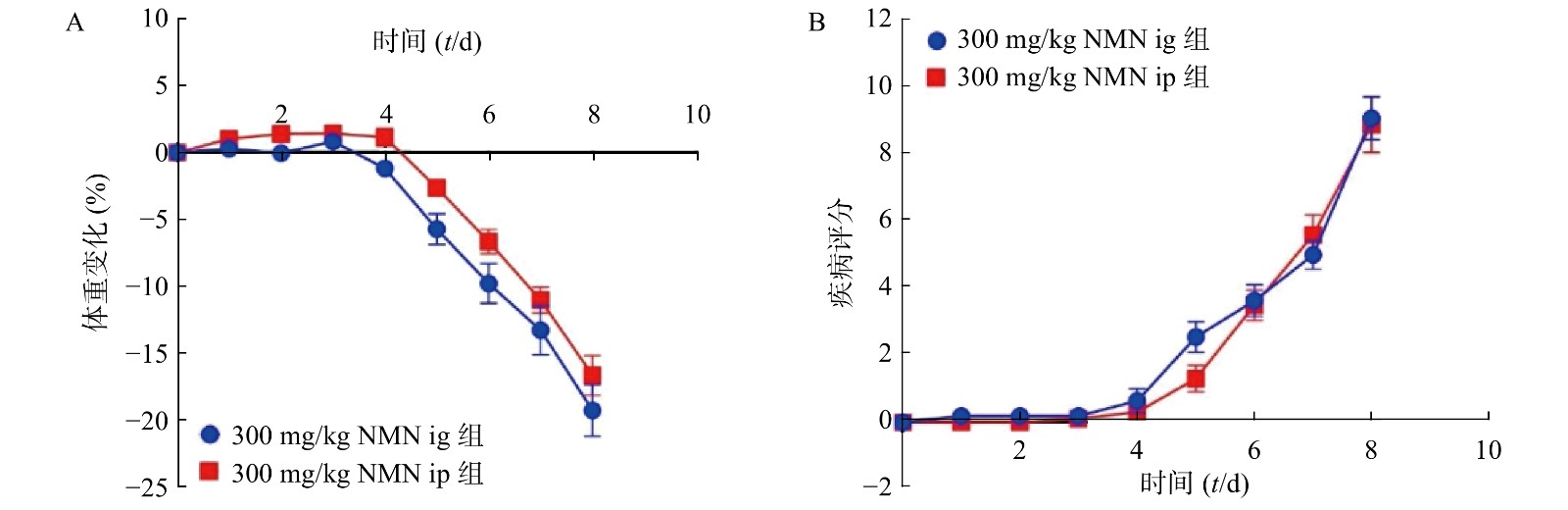
为了考察不同给药方式对小鼠的影响,我们分别通过灌胃和腹腔注射两种给药方式,观察NMN对于小鼠体重和DAI的影响,如图3所示,灌胃和腹腔注射两种给药方式对溃疡性结肠炎模型小鼠体重和DAI分数的影响无显著性差异,二者都在第5天时表现出体重下降并出现稀便情况。因此,为了更真实的模拟人用药环境,我们在后续实验中均采用灌胃的给药方式。
2.3 NMN对DSS诱导的溃疡性结肠炎模型小鼠结肠长度与形态的影响
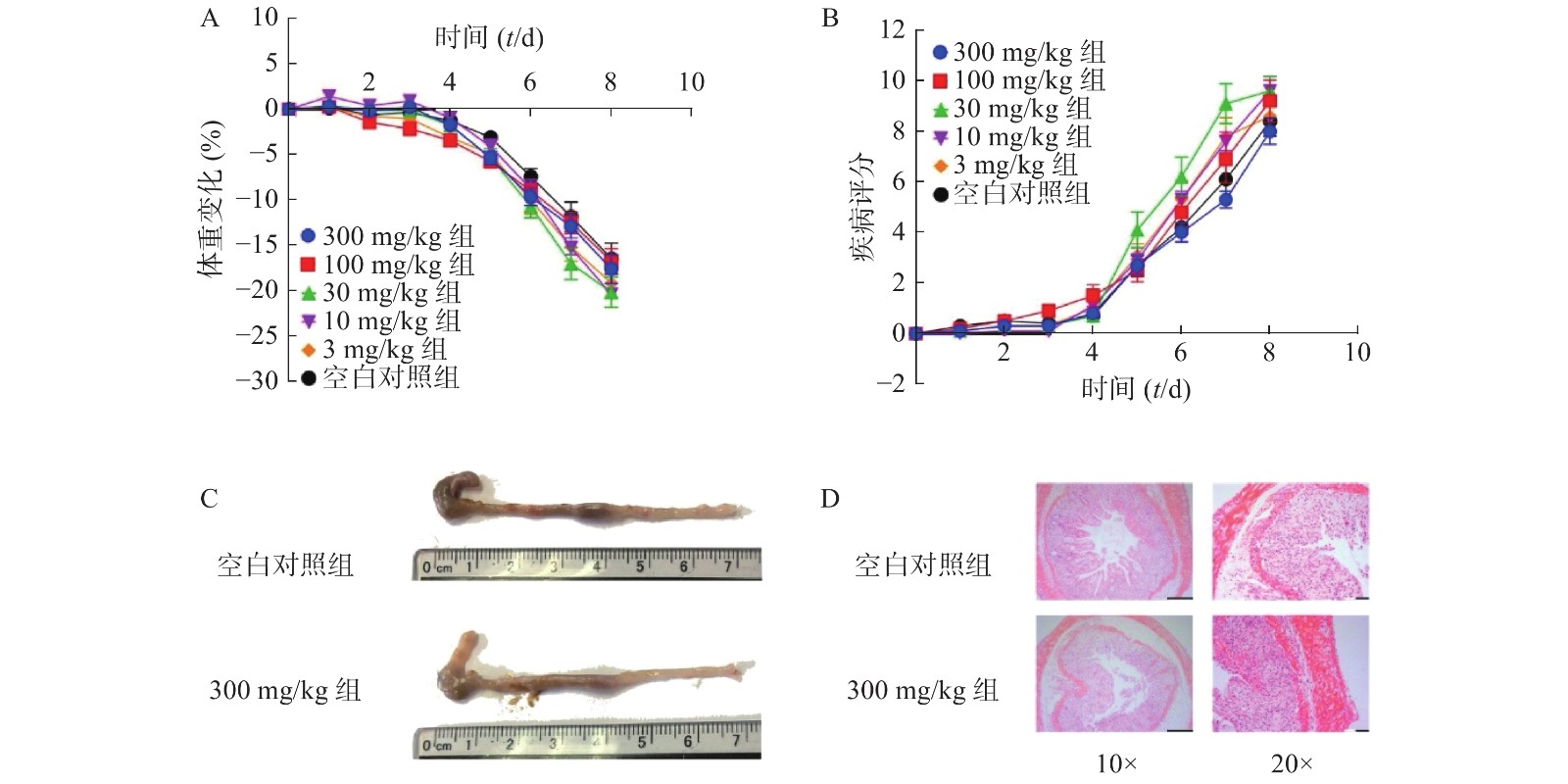
为了进一步考察不同浓度NMN对DSS诱导的溃疡性结肠炎模型小鼠的影响,我们应用了不同浓度的NMN通过灌胃给药的方式,分别对小鼠的体重和DAI进行了检测。结果显示(图4A、4B),不同浓度的NMN对小鼠的体重和DAI的影响,与对照组相比均无显著性差异。为了更进一步确认,我们又对结肠长度和结肠形态进行了检测,结果显示(图4C、4D),300 mg/kg的NMN与对照组相比,肠道长度和免疫组化切片结果并无显著性差异。
3. 讨论
本研究测定了不同剂量的NMN对DSS诱导的溃疡性结肠炎小鼠的体重、DAI评分、结肠长度和肠道形态的影响,即NMN对DSS诱导的溃疡性结肠炎小鼠并无显著作用。
NMN作为NAD的前体,其功能目前认为是通过NAD来体现的,NNM和NAD的代谢是紧密联系的。NAD在人体内有3条生化途径:Preiss-Handler途径、从头合成途径和补救合成途径(图1)[20]。Preiss-Handler途径从NA开始,经过NAPRT催化变成NAMN,经过NMNAT的催化,变成NAAD,然后再被NAD合成酶NADS催化成NAD[21]。从头合成途径首先是从食物中摄取的色氨酸开始,经过一系列体内生化反应生成喹啉酸(QA),而后经过(QPRT催化生成NAMN进入Preiss-Handler途径[22]。补救合成途径从NAM开始,然后经过NAMPT催化后,变成NMN,NMN同样通过NMNAT酶的催化转变成NAD,而后NAD在经过3个消耗途径NAD依赖的去乙酰化酶(Sirtuins)、多聚ADP核糖聚合酶(PARPs)、环腺苷二磷酸核糖(cADPR)合酶后变成烟酰胺完成循环[2]。NAD的含量在这3条途径下保持平衡,补救合成途径是人体NAD的主要来源,该过程中的NAMPT是这个循环的限制步骤[23]。
NMN作为NAD合成的重要中间产物,存在于多种类型的细胞中,并参与了不同的生物学过程。NMN可防止由NAD分解代谢酶而引起的NAD耗竭。目前报道的NMN大部分作用对人体都是有益的,但是随着研究的深入,NAD的增加也能够加重某些疾病的发展,如炎症和肿瘤[18, 24-25]。近期有研究表明,在克罗恩结肠炎和溃疡性结肠炎患者的结肠组织中,血浆Nampt和mRNA水平均显著升高[16]。更有研究表明,Nampt的特异性抑制剂FK866,改善了DSS诱导的溃疡性结肠炎模型小鼠症状,并抑制了小鼠中与炎症相关的肿瘤发生。由于Nampt是NMN的重要合成生物酶,因此,我们怀疑NMN可能也会加重DSS诱导的溃疡性结肠炎模型小鼠症状。基于此,我们首先检测了不同剂量的NMN对模型小鼠的生存曲线的影响,发现与对照组相比,NMN并不会显著改变模型小鼠的生存时间。而后我们发现不同给药方式也不能显著改变小鼠溃疡性结肠炎的状态。最后我们又检测不同浓度的NMN对于肠炎小鼠的影响,发现300 mg/kg 剂量以下的NMN,对于模型小鼠的体重、DAI评分、结肠组织均不能引起显著性改变。因此,NMN对DSS诱导的溃疡性结肠炎小鼠并无影响。
综上,NMN具有广泛的人体生物调节作用,目前市面上出现了很多含有NMN的保健品。虽然我们的研究结果表明NMN对DSS诱导的溃疡性结肠炎模型小鼠无明显毒副作用,但是对于NMN的副作用仍需继续考察,特别是对于长期使用NMN的人群来说,充分考察其安全性尤为重要。
-
表 1 糖尿病足患者一般资料(n=40)
组别 男性[n(%)] 年龄(岁) 合并周围血管病变[n(%)] 合并周围神经病变[n(%)] 合并糖尿病肾病[n(%)] 干预组 35(87.50) 58.35±7.63 40(100.00) 39(97.50) 15(37.50) 对照组 33(82.50) 59.10±6.78 38(95.00) 39(97.50) 16(40.00) 表 2 抗菌药物管理指标比较(n=40)
组别 好转例数 抗菌药物DDDs AUD 抗菌药物种类 特殊级抗菌药物使用例数[n(%)] 干预组 40 887.73 82.73 1.93±1.07* 7(17.50)* 对照组 40 1 454.26 130.78 3.28±1.18 25(62.50) *P<0.01,与对照组比较。 表 3 卫生经济学指标比较(n=40)
组别 住院天数(t/d) 用药种类 药费(元) 住院总费用(元) 干预组 26.83±2.11 22.98±8.25 8 794.92±3 739.25* 29 281.47±15 611.29* 对照组 27.80±1.44 26.93±6.76 18 484.73±5 860.10 41 084.65±10 562.35 *P<0.01,与对照组比较。 -
[1] 谷涌泉. 中国糖尿病足诊治指南[J]. 中国临床医生杂志, 2020, 48(1):19-27. [2] RAGHAV A, AHMAD KHAN Z, LABALA R K, et al. Financial burden of diabetic foot ulcers to world: a progressive topic to discuss always[J]. Ther Adv Endocrinol Metab, 2018, 9(1):29-31. doi: 10.1177/2042018817744513 [3] 王爱红, 武钰翔, 朱平, 等. 2006~2015年糖尿病足病患者住院医疗费用调查[J]. 中华老年多器官疾病杂志, 2018, 17(8):565-568. doi: 10.11915/j.issn.1671-5403.2018.08.129 [4] 方圆, 董智慧, 符伟国. 糖尿病足多学科分级闭环管理体系的构建[J]. 中国临床医学, 2023, 30(1):1-3. doi: 10.12025/j.issn.1008-6358.2023.20230086 [5] 许樟荣. 糖尿病足病防治的关键: 解读2019国内外糖尿病足防治指南[J]. 中国临床新医学, 2019, 12(12):1259-1262. doi: 10.3969/j.issn.1674-3806.2019.12.01 [6] LIPSKY B A, BERENDT A R, CORNIA P B, et al. 2012 Infectious Diseases Society of America clinical practice guideline for the diagnosis and treatment of diabetic foot infections[J]. Clin Infect Dis, 2012, 54(12):e132-e173. doi: 10.1093/cid/cis346 [7] 关小宏. 糖尿病足病的治疗与预防[J]. 中华损伤与修复杂志(电子版), 2015, 10(2):98-102. [8] GERSHATER M A, LÖNDAHL M, NYBERG P, et al. Complexity of factors related to outcome of neuropathic and neuroischaemic/ischaemic diabetic foot ulcers: a cohort study[J]. Diabetologia, 2009, 52(3):398-407. doi: 10.1007/s00125-008-1226-2 [9] 张一卓, 陈轶坚. 糖尿病足感染的研究进展[J]. 中国临床医学, 2023, 30(1):18-23. doi: 10.12025/j.issn.1008-6358.2023.20230085 [10] LAVERY L A, ARMSTRONG D G, WUNDERLICH R P, et al. Risk factors for foot infections in individuals with diabetes[J]. Diabetes Care, 2006, 29(6):1288-1293. doi: 10.2337/dc05-2425 [11] ANDERSEN C A, ROUKIS T S. The diabetic foot[J]. Surg Clin N Am, 2007, 87(5):1149-1177. doi: 10.1016/j.suc.2007.08.001 [12] 闫向阳, 殷博迪. 356例糖尿病足感染患者的病原菌分布及其耐药情况分析[J]. 抗感染药学, 2023, 20(3):308-312. [13] 李燕, 郑玲利, 袁明勇, 等. 临床药师对抗感染治疗方案评价方法的探讨[J]. 药学实践杂志, 2017, 35(1):70-72. [14] 林小波, 陈年由, 肖紫婷. 1例糖尿病足骨髓炎患者的药学监护[J]. 中国药师, 2020, 23(5):918-921. doi: 10.3969/j.issn.1008-049X.2020.05.031 [15] 高庆, 毛敏婕, 金凤鸣等. 糖尿病足感染病原菌分析的研究进展[J]. 中国卫生检验杂志, 2023, 33(14):1789-1792. [16] 陈向红, 何红梅, 赵娜等. 糖尿病足感染病原菌分布及多重耐药菌感染相关因素分析[J]. 中国消毒学杂志, 2023, 40(10):757-759, 763. [17] LIPSKY B A. Medical treatment of diabetic foot infections[J]. Clin Infect Dis, 2004, 39(Supplement_2):S104-S114. doi: 10.1086/383271 [18] NICOLAU D, STEIN G. Therapeutic options for diabetic foot infections: a review with an emphasis on tissue penetration characteristics[J]. J Am Podiatr Med Assoc, 2010, 100(1):52-63. doi: 10.7547/1000052 [19] 贾伟平, 陆菊明. 中国2型糖尿病防治指南(2017年版)编写说明[J]. 中华糖尿病杂志, 2018, 10(1):2-3. doi: 10.3760/cma.j.issn.1674-5809.2018.01.002 [20] 于旭红, 柳杨, 王光辉, 等. 老年患者药物重整及药学服务研究[J]. 中国临床药理学杂志, 2020, 36(2):203-205. doi: 10.13699/j.cnki.1001-6821.2020.02.028 [21] 聂晓静, 白荷荷, 张利红, 等. 药物重整对老年2型糖尿病患者慢病管理的效果评价[J]. 药物流行病学杂志, 2020, 29(9):623-628. 期刊类型引用(7)
1. 王秀芹,林彤,毕福钧,严家浪,刘主洁. 薄层生物自显影技术评价生脉饮抗氧化活性. 中成药. 2024(08): 2805-2809 .  百度学术
百度学术2. 毕建璐,马柯,罗仁. 罗仁教授从肝肾论治失眠验案举隅. 中国民族民间医药. 2023(03): 61-64 .  百度学术
百度学术3. 赵晓晓,孙春全,刘福梅,谢雁鸣,王连心,陈澍. 基于倾向性评分的真实世界生脉注射液治疗心肌梗死有效性研究. 中国中医基础医学杂志. 2023(06): 960-965 .  百度学术
百度学术4. 钱紫萱,孙雪杨,张辰明,刘龙婵,李林楠,张皓月,杨莉,王峥涛. 生脉方化学成分及分析方法研究进展. 世界科学技术-中医药现代化. 2023(08): 2699-2708 .  百度学术
百度学术5. 林涌泉,李薛莹,陈明凤. 生脉注射液辅助治疗对低灌注/栓子清除能力下降型脑梗死患者脑血流动力学的影响. 基层医学论坛. 2021(16): 2240-2243 .  百度学术
百度学术6. 李然,朱晓宁. 丹参联合生脉注射液通过IL-23/IL-17轴调节脓毒症患者Treg/Th17失衡作用机制研究. 中国中医药现代远程教育. 2021(12): 72-74 .  百度学术
百度学术7. 易艳,李春英,赵雍,田静卓,王连嵋,潘辰,梁爱华. 清开灵注射液和生脉注射液联合应用对内毒素血症大鼠脏器损伤协同保护作用研究. 中国中药杂志. 2021(16): 4193-4200 .  百度学术
百度学术其他类型引用(2)
-





 下载:
下载:

 下载:
下载: 


