-
细菌耐药性已成为全球公共卫生威胁,其中耐碳青霉烯类肠杆菌目(CRE)细菌的感染是全球抗感染领域最引人注目的问题之一,原因是临床仅以碳青霉烯类抗菌药物已无法有效治疗此类细菌的感染[1],尤其是新德里金属β-内酰胺酶(NDM)的出现,给防控耐药菌株的传播敲响了警钟,到目前为止,临床可用于治疗产NDM型碳青霉烯酶菌株的药物仍寥寥无几[2-3]。2021年,我国肺炎克雷伯菌(CR-Kpn)对亚胺培南和美罗培南的耐药率分别为20.8%和21.9%,几乎是2005年的7倍(3.0% 和2.9%)。大肠埃希菌(CR-Eco)对亚胺培南和美罗培南的耐药率分别为1.8%和2.0%[4]。此外,研究表明,新冠肺炎可能会加速CRE通过病毒促进细菌附着和呼吸道定植,从而导致CRE在世界各地的传播率有所上升[5-6]。肠杆菌目不同属细菌的耐药性可能由多种机制单独或协同介导,不同菌株主要的耐药机制也不尽相同,对于特定菌株来讲,各个机制之间的协同作用也会大大提高其对碳青霉烯类抗生素的耐受性[7-8]。因此,为应对CRE带来的重大挑战,实验室需做好抗微生物药物敏感性试验,开展针对碳青霉烯类耐药革兰阴性杆菌的酶型检测,为临床的抗感染治疗提供尽其所能的协助。本研究旨在通过评价上海交通大学医学院附属仁济医院浦南分院(本院)CRE对常见临床抗菌药物体外敏感性药敏试验的结果,了解CRE最常见的基因型,以及比较碳青霉烯酶耐药表型和基因型两种不同检测方法,以期为CRE的临床治疗和医院感染控制提供流行病学依据。
-
菌株来源:收集本院2022年1月至12月患者临床标本分离的CR-Kpn及CR-Eco非重复分离株,共400株。
-
使用珠海迪尔 Smart MS质谱仪对菌株进行鉴定。体外药敏试验使用96孔微量肉汤稀释法(仪器:Nephelometer比浊仪、Sensititre AIM自动加样系统、肉汤阅读仪)。
-
美罗培南、环丙沙星、多黏菌素B、阿米卡星、替加环素均用无菌水溶解及稀释;头孢他啶用磷酸缓冲液(pH=6.0)溶解,无菌水稀释;头孢吡肟均用磷酸缓冲液(pH=6.0)溶解及稀释;氨曲南用饱和碳酸氢钠溶解,无菌水稀释。
-
将过夜纯分培养的受试菌用直接菌落悬浮法调制成0.5麦氏浊度管比浊,行100倍稀释,最终接种菌量为105 CFU/ml。
-
肠杆菌目:空气状态下,(35±2)℃培养16~20 h。
-
最低抑菌浓度(MIC)结果根据美国临床和实验室标准化协会2022年M100第32版文件颁布的折点进行判读[9]。CRE的定义是根据美国疾病预防控制中心2015年颁布的文件[10]。
-
CR-Eco ATCC25922、CR-Kpn ATCC700603 (上海市临床检验中心)。
-
使用RESIST-5 O.O.K.N.V.(CORIS Bioconcept)胶体金法,对碳青霉烯类药物耐药(美罗培南MIC值≥4)的菌株,进行初筛。
-
采用聚合酶链反应(PCR)技术检测CR-Eco blaKPC、blaNDM;CR-Kpn blaKPC、blaNDM、blaOXA-48 耐药基因,对阳性扩增产物进行测序确认。
-
采用煮沸裂解法制备细菌DNA样本,即从培养基上选取新鲜培养的单个菌落到0.5 ml双蒸水,100℃震荡加热15 min,之后10 000 r/min离心5 min,留上清液作为被检测DNA样本。
-
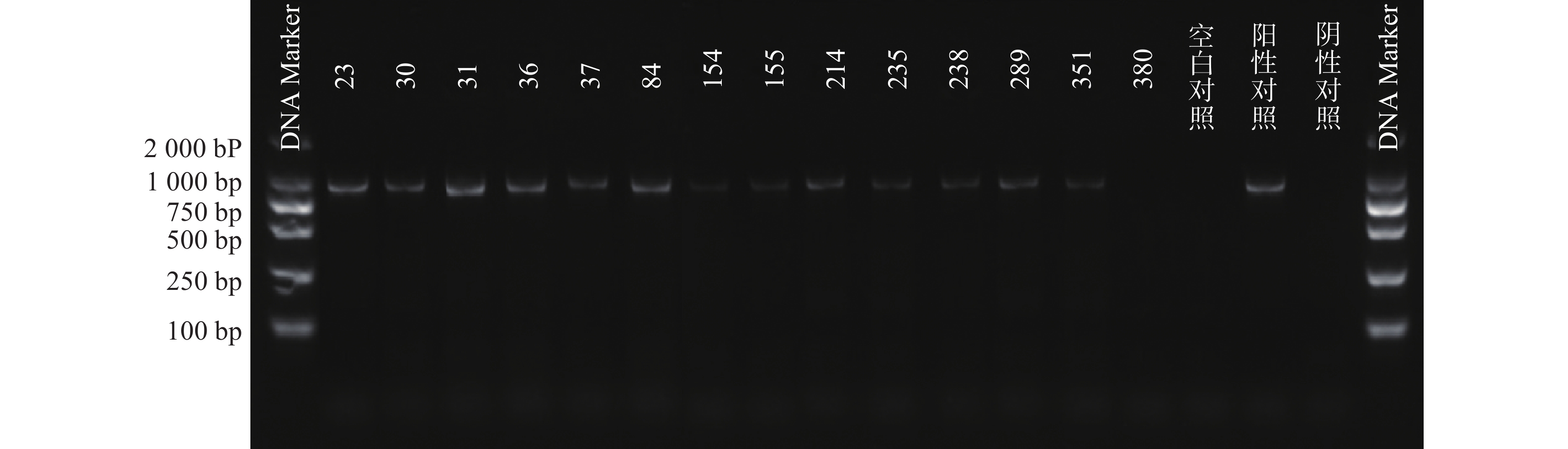
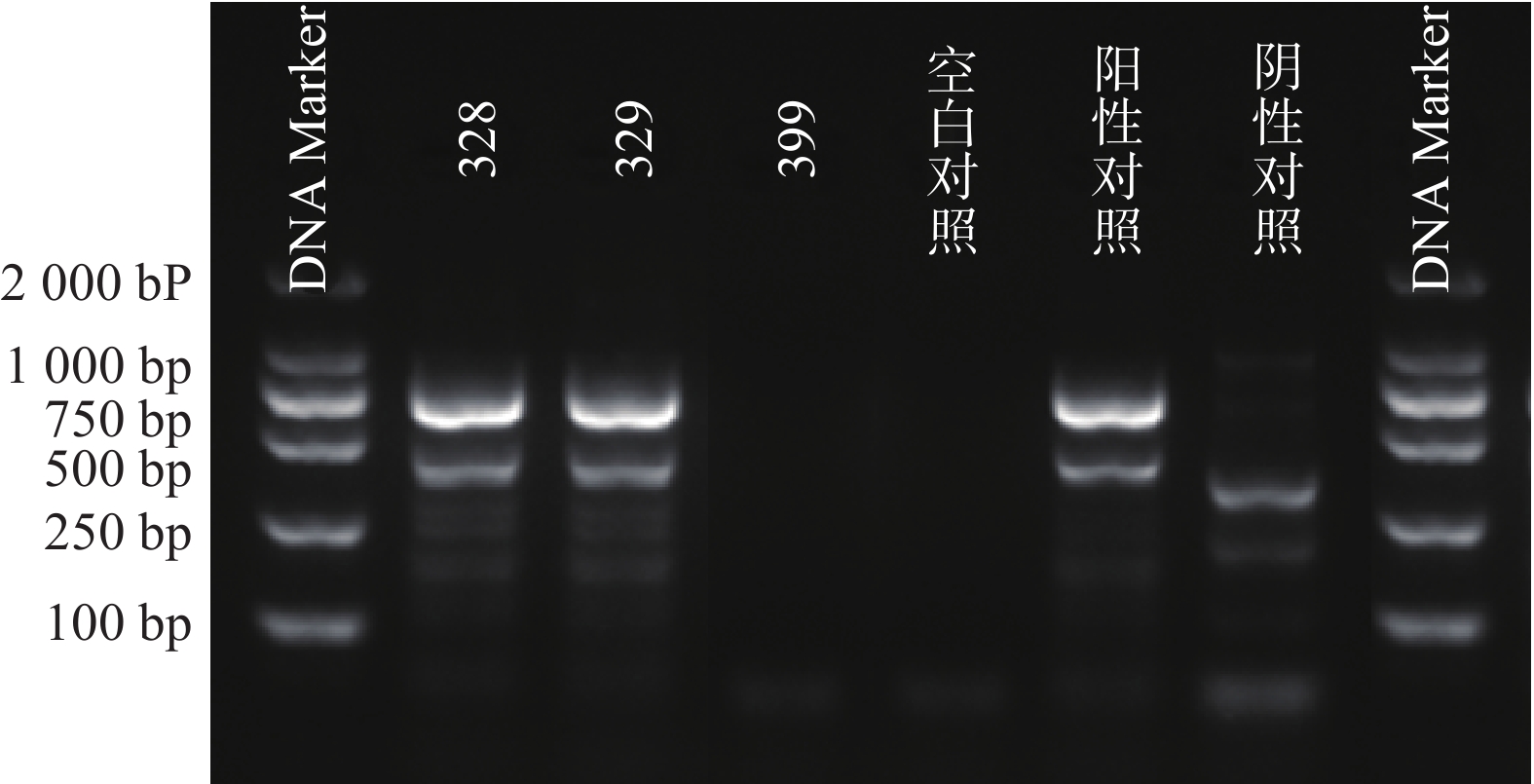
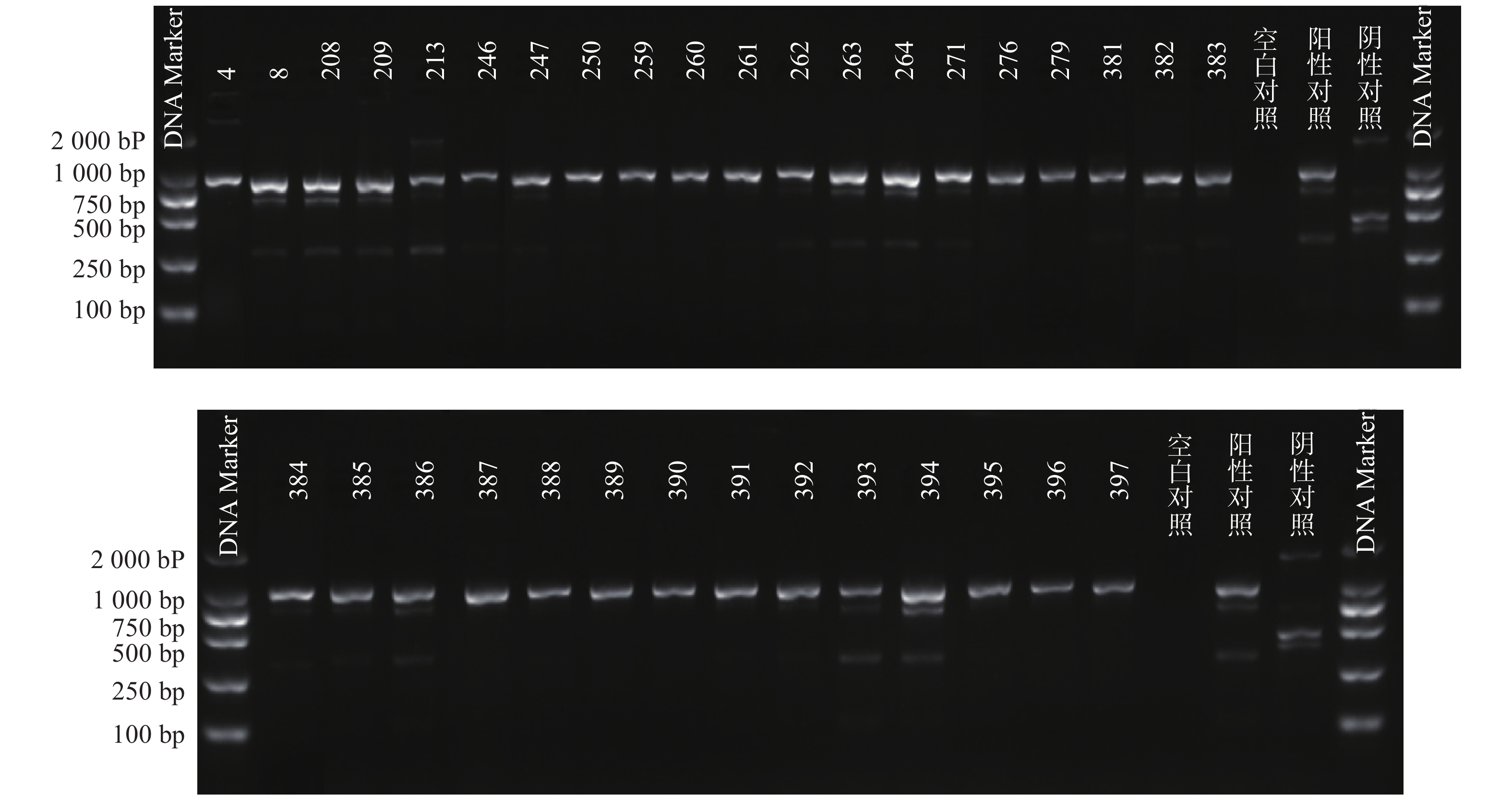
根据参考文献设计blaKPC、blaNDM 、blaOXA-48 3个耐药基因的检测引物(购自上海生工生物工程技术有限公司)。TaKaRa TaqTM HS Perfect Mix、DL2000DNA Marker等PCR试剂(TakaRa Bio)。PCR反应条件为:95℃预热5 min;95℃变性30 s,58℃退火30 s,72℃延伸40 s,共38次循环;72℃反应5 min,然后4℃储存。PCR反应完成后,取5 μl PCR产物与1 μl 6×上样缓冲液混合后加入2.5%琼脂糖凝胶上样孔中进行电泳,设恒压110 V电泳30 min。最后通过凝胶成像仪观察电泳结果。KPC耐药基因的产物长度为882 bp、NDM 耐药基因的产物长度为813 bp、OXA-48耐药基因的产物长度为743 bp。
-
PCR电泳后观察,将符合预期片段长度的产物进行测序验证。
-
采用WHONET 5.6版软件对药敏试验结果进行统计分析,其中计数资料以例数和百分比表示。
-
共分离到CR-Kpn及CR-Eco非重复分离株共400株,其中CR-Kpn 195株(48.75%),CR-Eco 205株(51.25%)。51株CRE中CR-Kpn 41株(80.39%)、CR-Eco 10株(19.61%)。CRE菌株大多来自呼吸道,血液和中段尿标本。其中,CR-Kpn来源的前3位标本分别为:痰标本、血标本、中段尿标本,CR-Eco来源的前3位标本分别为:中段尿标本、血标本、导管,具体见表1。此外,41株CR-Kpn主要分布在ICU 21株(51%)和老年科5株(12%);10株CR-Eco主要分布在普外科6株(60%)。
表 1 CRE来源的不同标本类型分布
标本类型 CR-Kpn(n=41) CR-Eco(n=10) 株数 构成比(%) 株数 构成比(%) 痰 17 41.46 0 0.00 血液 11 26.83 3 30.00 中段尿 8 19.51 6 60.00 肺泡灌洗液 2 4.88 0 0.00 导管 0 0.00 1 10.00 脓 1 2.44 0 0.00 胆汁 1 2.44 0 0.00 胸水 1 2.44 0 0.00 -
CR-Kpn对美罗培南耐药率为21.03%、对替加环素、多黏菌素B、阿米卡星耐药率为0.00%、4.10%、11.79%,对头孢吡肟、头孢他啶耐药率分别为48.21%、45.64%,对氨曲南、环丙沙星耐药率分别是50.26%、53.85%。CR-Eco对美罗培南耐药率为4.88%,对替加环素、多黏菌素B、阿米卡星耐药率分别为0.00%、0.49%、0.98%,对头孢吡肟、头孢他啶耐药率分别为30.24%、39.51%,对氨曲南、环丙沙星耐药率分别是41.95%、64.88%,见表2。
表 2 肺炎克雷伯菌、大肠埃希菌体外药物敏感性试验结果(%)
抗菌药物 肺炎克雷伯菌菌(n=195) 大肠埃希菌(n=205) 耐药 敏感 耐药 敏感 美罗培南 21.03 78.97 4.88 95.12 头孢吡肟 48.21 43.59 39.51 48.78 头孢他啶 45.64 48.72 30.24 62.44 环丙沙星 53.85 41.54 64.88 22.44 替加环素 0.00 97.44 0.00 100.00 多黏菌素B 4.10 95.90 0.49 99.51 阿米卡星 11.79 88.21 0.98 99.02 氨曲南 50.26 47.69 41.95 48.78 注:替加环素折点参考FDA,多黏菌素折点参考杨启文等[11]专家共识,其余均参考CLSI。 -
对 CRE的体外抗菌活性最高的前2位抗菌药物分别为替加环素(0.00%)、多黏菌素B(7.84%)。此外,对CR-Eco体外抗菌活性较高的还包括阿米卡星(90%)和氨曲南(80%),见表3。
表 3 CRE菌株体外药物敏感性试验结果(%)
抗菌药物 肺炎克雷伯菌菌(n=41) 大肠埃希菌(n=10) 耐药 敏感 耐药 敏感 美罗培南 100.00 0.00 100.00 0.00 头孢吡肟 100.00 0.00 90.00 0.00 头孢他啶 100.00 0.00 100.00 0.00 环丙沙星 100.00 0.00 100.00 0.00 替加环素 2.56 97.44 0.00 100.00 多黏菌素B 10.26 89.74 0.00 100.00 阿米卡星 51.28 48.72 10.00 90.00 氨曲南 100.00 0.00 10.00 80.00 注:替加环素折点参考FDA,多黏菌素折点参考杨启文等[11]专家共识,其余均参考CLSI。 -
51株CRE中检测到碳青霉烯酶49株(96.08%)。耐药表型检测中产NDM型碳青霉烯酶共13株(25.49%)、产KPC型碳青霉烯酶共34株(66.67%)、产OXA酶共2株(3.92%),见表4。耐药基因检测中以产blaKPC为主共34株(66.67%)、以产blaNDM共13株(25.49%)、以产blaOXA-48为主共2株(3.92%),见表5,图1、图2和图3。
表 4 CRE中检测到的碳青霉烯酶耐药表型分布
耐药表型 CR-Kpn(n=41) CR-Eco(n=10) KPC酶 32(78.05) 2(20.00) NDM酶 5(12.20) 8(80.00) OXA酶 2(4.88) 0 阴性结果a 2(4.88) 0 注:a表示未检测到任何目标碳青霉烯酶。 表 5 CRE中检测到的碳青霉烯酶耐药基因分布
耐药基因 CR-Kpn(n=41) CR-Eco(n=10) blaKPC 32(78.05) 2(20.00) blaNDM 5(12.20) 8(80.00) blaOXA-48 2(4.88) 0 阴性结果a 2(4.88) 0 注:a表示未检测到任何目标碳青霉烯酶。 -
近年来,由于抗菌药物的选择局限性和感染控制措施的实施不足,多重耐药菌感染率不断升高,尤其随着碳青霉烯类抗菌药物的广泛应用,在抗生素选择压力下CRE菌株不断被检出,已引起临床关注[12]。肠杆菌目中有许多种属可检测出CRE,最常见的有CR-Kpn、CR-Eco,其次是阴沟肠杆菌、变形杆菌属和弗劳地柠檬酸杆菌等[13-15]。CRE对碳青霉烯类药物的耐药机制主要以产碳青霉烯酶为主,其次是孔蛋白缺失或改变、外排泵过表达、青霉素结合蛋白改变和生物膜产生。耐药基因的突变、插入和转录修饰也可能影响肠杆菌目细菌对碳青霉烯类的敏感性[16]。本研究结果显示51株CRE包括CR-Kpn 41株(80.39%)和CR-Eco 10株(19.61%)。通过耐药表型筛选并结合基因型检测,本研究发现CRE耐药表型与携带的耐药基因型基本一致,CRE菌株中产blaKPC共34株(66.67%)、产blaNDM共13株(25.49%)、产blaOXA-48共2株(3.92%),blaKPC-2基因是本院主要的碳青霉烯类耐药基因,与PORRECA等[17]报道一致。此外,本研究结果显示,CR-Kpn中有78.05%产blaKPC, 12.20%产blaNDM, 4.88%产blaOXA-48,该结果与 CHINET 2016~2018年对全国24个省市的36家医院收集到935株非重复 CRE 菌株研究[18]结果CR-Kpn中产blaKPC 64.6%,产blaNDM 9.5%,产blaOXA-48 4.88%略有不同,可能与当地流行的 CRE携带的碳青霉烯酶耐药基因存在区域差异性有关。本研究体外抗菌药物敏感性试验结果显示,CRE均呈多重耐药,对头孢菌素类、碳青霉烯类出现较高程度的耐药,多黏菌素B,替加环素和一些氨基糖苷类药物是少数可能对CRE保持活性的药物之一。本研究的结果显示替加环素对所有CRE菌株具有较好的抗菌活性,敏感性均>95%,CR-Kpn对多黏菌素B敏感性为89.74%,略低于2021年CHINET监测数据,而CR-Eco对多黏菌素B敏感性为100%。某些抗菌药物对特定CRE菌株有较好的抗菌活性,如CR-Eco对阿米卡星敏感性为90%。由于碳青霉烯类耐药革兰阴性菌往往对临床常用抗菌药物耐药,其所致感染临床治疗选择药物有限,建议临床根据体外药物敏感性试验结果联合用药,如替加环素联合氨基糖苷类或多黏菌素B,但替加环素和多黏菌素B的临床治疗效果可参考的文献较少,建议临床根据实际治疗效果不断调整治疗方案。
本研究也存在某些不足之处,首先,纳入耐药菌除CR-Kpn、CR-Eco外,其他肠杆菌目细菌均未纳入;其次,CRE耐药基因型可能同时携带一种或多种AmpC酶和超广谱β-内酰胺酶[19],其复杂的基因型及其内在表达机制有待于进一步研究。
综上所述,替加环素、多黏菌素B还保持着较高的抗菌活性,KPC-2是本院CRE的主要酶型。由于作用不同碳青霉烯酶抗菌药物对不同碳青霉烯酶的抑制作用不同,因此,对于临床分离的碳青霉烯类耐药肠杆菌目细菌,实验室应开展碳青霉烯酶表型或基因型的检测并进行临床报告。临床应根据微生物实验室药物敏感性及碳青霉烯酶分析结果结合本地区CRE耐药基因型分布特点,制定治疗策略和预防措施,合理用药。
Analysis of resistance situation and resistance genes of clinical isolates of carbapenem-resistant Klebsiella pneumoniae and Escherichia coli
-
摘要:
目的 分析住院患者临床分离的耐碳青霉烯类肺炎克雷伯菌(CR-Kpn)及大肠埃希菌(CR-Eco)耐药现状、耐药类型并检测其相关耐药基因,为临床治疗耐碳青霉烯类肠杆菌目细菌(CRE)感染,合理使用抗菌药物提供参考。 方法 收集上海交通大学附属仁济医院浦南分院2022年1月至12月患者临床标本分离的CR-Kpn、CR-Eco非重复分离株共400株,使用肉汤微量稀释法检测分离株对临床常用的抗菌药物的最低抑菌浓度,并通过耐药表型检测、聚合酶链反应(PCR)对 CRE的碳青霉烯酶及其相关耐药基因进行检测。 结果 400株菌株中,检出CRE 51株(12.75%),CRE对替加环素、多黏菌素B的敏感率>95%。51株CRE中有49株产碳青霉烯酶,其中携带blaKPC 34株(66.67%)、携带blaNDM 13株(25.49%)、携带blaOXA-48 2株(3.92%)。 结论 和其他临床常用抗菌药物相比,替加环素和多黏菌素B对产碳青霉烯酶的CR-Kpn及CR-Eco具有较好的体外抗菌活性。此外,耐药表型检测和基因型检测有较好的符合性,临床微生物实验室可持续跟踪检测CRE耐药表型和基因型,根据实际情况制订用药方案。 Abstract:Objective To analyze the current status of anti-bacterial activity of carbapenem-resistant Klebsiella pneumoniae and Escherichia coli clinically isolated from hospitalized patients, detect their related resistance genes, and provide reference for the clinical treatment of carbapenem resistant Enterobacteria (CRE) infections and the rational use of antibiotics. Methods A total of 400 non-repetitive isolates of Klebsiella pneumoniae and Escherichia coli isolated from clinical specimens of Punan Branch of Renji Hospital, Shanghai Jiao Tong University School of Medicine from January 2022 to December were collected. The minimum inhibitory concentrations of these strains against commonly used antibiotics were determined by the broth microdilution method. The carbapenemase and related resistance genes of CRE were detected by drug resistance phenotype testing and PCR. Results Among the 400 strains, 51 strains were identified as CRE, accounting for 12.75%. Among these, 49 strains produced carbapenemases, with 41 strains (80.39%) being CR Klebsiella pneumoniae and 10 strains (19.61%) being CR Escherichia coli. Among the CRE strains, 34 strains (66.67%) carried blaKPC, 13 strains (25.49%) carried blaNDM, and 2 strains (3.92%) carried blaOXA-48. Conclusion Compared with other commonly used antibiotics, colistin and tigecycline exhibited good in vitro antibacterial activity against carbapenemase-producing Klebsiella pneumoniae and Escherichia coli. In addition, there was good concordance between drug resistance phenotype testing and genotyping. Clinical microbiology laboratories could continuously monitor the drug resistance phenotype and genotype of CRE and develop appropriate treatment plans based on actual conditions. -
全球与中国患病前十的疾病中,慢性非传染性疾病有7种[1]。对比2019年以前全球和中国药品消耗总金额,全球排在前十的药品都是抗肿瘤、抗风湿、哮喘、降糖、降脂等与慢性疾病相匹配的治疗药物,而我国大多是中成药及抗菌药,近几年由于国家重点监控药品政策及疫情的影响,抗肿瘤和免疫机能调节药等也相继进入前十[2]。从近5年中国国家统计局发布的年度卫生费用情况可以看到,政府卫生支出逐年增长,个人卫生支出的费用也在逐年增长[3]。2021年国家医保局对29个省份的68家定点医疗机构检查中发现,由于过度诊疗、过度检查、超量开药、重复开药等不合理用药情况涉嫌违规金额
8531 万元,占涉嫌违法违规总金额的17%,不合理用药形式严峻[4]。医保基金面临的支付压力越来越大,加重了社会和个人负担。疾病诊断相关分组(DRGs)由美国起源并逐渐发展成熟,近些年世界各国纷纷引进疾病分组理念并进行深入研究,DRGs不但能促进成本管理降低医疗费用增加,在控制住院天数、促进医院间费用平衡、提升医疗服务水平等方面也发挥重要作用[5]。为了进一步提高合理用药管理水平,促进医院药学学科发展,本院药师借助DRGs相关评价指标,依托信息化平台,建立了基于事前拦截、事中干预、事后评估的闭环管理流程,通过制定标准化管理模式来规范临床用药合理使用。
1. DRGs在合理用药中的作用
伴随DRGs改革和推进医院精细化管理,需要在保障医疗质量安全的同时加强成本管控,提升运行效率。药物治疗是医疗成本中重要组成部分,建立合理的用药体系,制定药学临床路径,实现临床用药精细化管理,优化药品目录,是提升医疗质量,控制不合理药品费用,保障患者健康权益,实现医院精细化管理的重要措施。
1.1 药事精细化管理
临床药师通过事前审核和事中干预,结合DRGs的精细化管理,可以给医师提供更合理的用药策略。在时间效率方面,已有部分研究显示结合DRGs指标的药师干预建议可以有效缩短平均住院日,降低次均住院费用,提高病床的周转率[6]。在费用效率方面,随着药品带量采购及医保目录动态调整,通过DRGs政策宣讲和药学科普等措施,患者医疗费用结构可以得到有效的优化[7]。
1.2 制定药学临床路径
确保临床药品使用安全、有效、经济、适宜,是药师应尽的职责。临床路径是规范诊疗行为,提高医疗质量,保障医疗安全的重要管理工具[8]。制定针对DRGs的药学临床路径,不但有助于促进合理用药、提高医院药事管理水平,同时还可以在保证患者疗效的同时降低药品费用,提高患者满意度,减少医疗资源的浪费[9-10]。
2. DRGs下的合理用药管理实践探索
本院自2007年组建首批临床药师团队以来,致力于完善院内合理用药工作,住院药占比持续下降,至今已降至16%左右。从2017年《国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见》发布开始[11],本院在合理用药工作中逐渐引入DRGs评价方式,并以此指导各项工作,最终形成了一套基于DRGs的合理用药管理体系,现就本院合理用药管理实践做一些经验探讨。
2.1 事前拦截——建立药品引进全流程去行政审议机制
本院药品品种的引进是通过去行政审议的事前拦截方式,具体而言:首先,由临床科室书面提出药品引进申请,申请需由科室临床治疗小组三人以上签字;随后,临床药师结合临床药物治疗与本院实际情况,经充分调研与分析,提出初筛意见,由药事管理办公室会议投票进行初筛;其次,办公室会结果提交到药物治疗专家小组会议,小组会根据临床用药实际,结合办公室意见,形成初审;最终,提交药事会最终表决审议。
本院药事管理与药物治疗学委员会下共设8个药物治疗专家组:抗菌药物专家小组、神经类药物专家小组、心血管药物专家小组、消化营养药专家小组、抗肿瘤免疫专家小组、中药类药物专家小组、内科系统专家小组和外科系统专家小组。专家小组成员由相近专业科室的临床专家和药学专家组成。针对药事会热点问题,特别是药品引进中的问题,可充分发挥专家组的职能作用,药品引进“去行政化”。
整个药品引进流程中,药学部门负责人及机关科室人员全部不参与投票,药品引进标准严格遵循6个引进原则:①限额原则:控制医院基本用药目录总品规数不超过
1500 种。如果科室基药占比未达标,则只能引进基药。②类别原则:药品目录中非基药数量不能超过基药数量。对于国家或军队重点监控药品以及不符合DRGs收费改革要求中以最低的价格达到最好治疗效果的一类药品如中成药和中药注射剂类药品,原则上不引进,且总品规数严格控制在5%以下。③优先原则:集采药品无条件引进,国家基本药物优先,国谈药品相对优先。④政策原则:执行省标,执行“一品双规”原则,严格执行两目录,即医保目录和军队伤病员合理用药目录。⑤品种选择原则:引进的品种在治疗上必须无替代,或在同类品种中有优势,或者用于科室新技术新业务使用。⑥价格取低原则:同质量层次,价格取低;不同质量层次,原研和非原研品规价差应超过30%。2.2 事中干预——建立药事办公室基于DRGs的合理用药监管机制
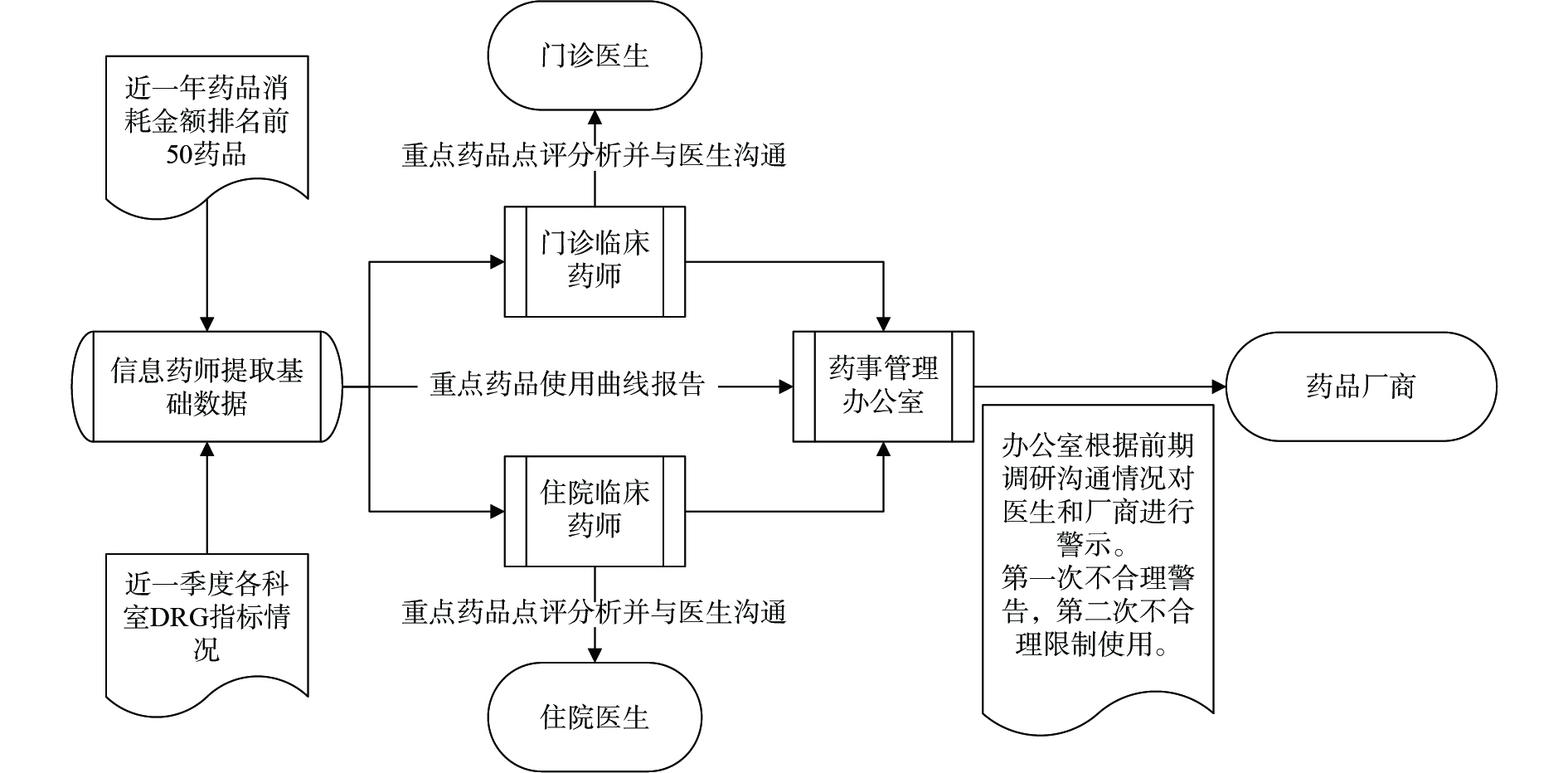
本院合理用药监管是通过药事办公室每周反馈及警示的事中干预方式,具体而言:开会前,首先由信息药师分别调取近3个月及近1年的药品消耗数据,包括近一季度各科室的DRGs指标情况、近1年门诊和住院药品消耗金额排名前50药品情况等,分别转交给门诊和住院的临床药师。随后,临床药师从数据中筛选异常药品,主要是针对医院药品消耗排名靠前、异军突起、与DRGs指标变化相关的重点药品,包括医保超限用药等,进一步进行点评分析。分析中发现不合理用药现象,随时向医生反馈沟通。最终,每周汇总药品不合理使用情况提交药事办公室会议。开会时,药事办公室会议根据前期调研沟通情况对医生及药品厂商进行警示,第一次发现不合理情况给予警告,第二次发现则在1周内限制药品使用。开会后,药事办公室会议决议内容会在院内网公示。监管流程如图1。
药事办公室会负责解决药事会闭会期间药品日常监管以及药事会决议落实等相关的一切事宜,每周固定时间召开。通过对医生的反馈,可以及时让临床医生了解到当前用药问题,以及监管重点,通过对厂商代表的警示可以让他们了解本院合理用药监管规则,形成合力,共同促进医院合理用药。
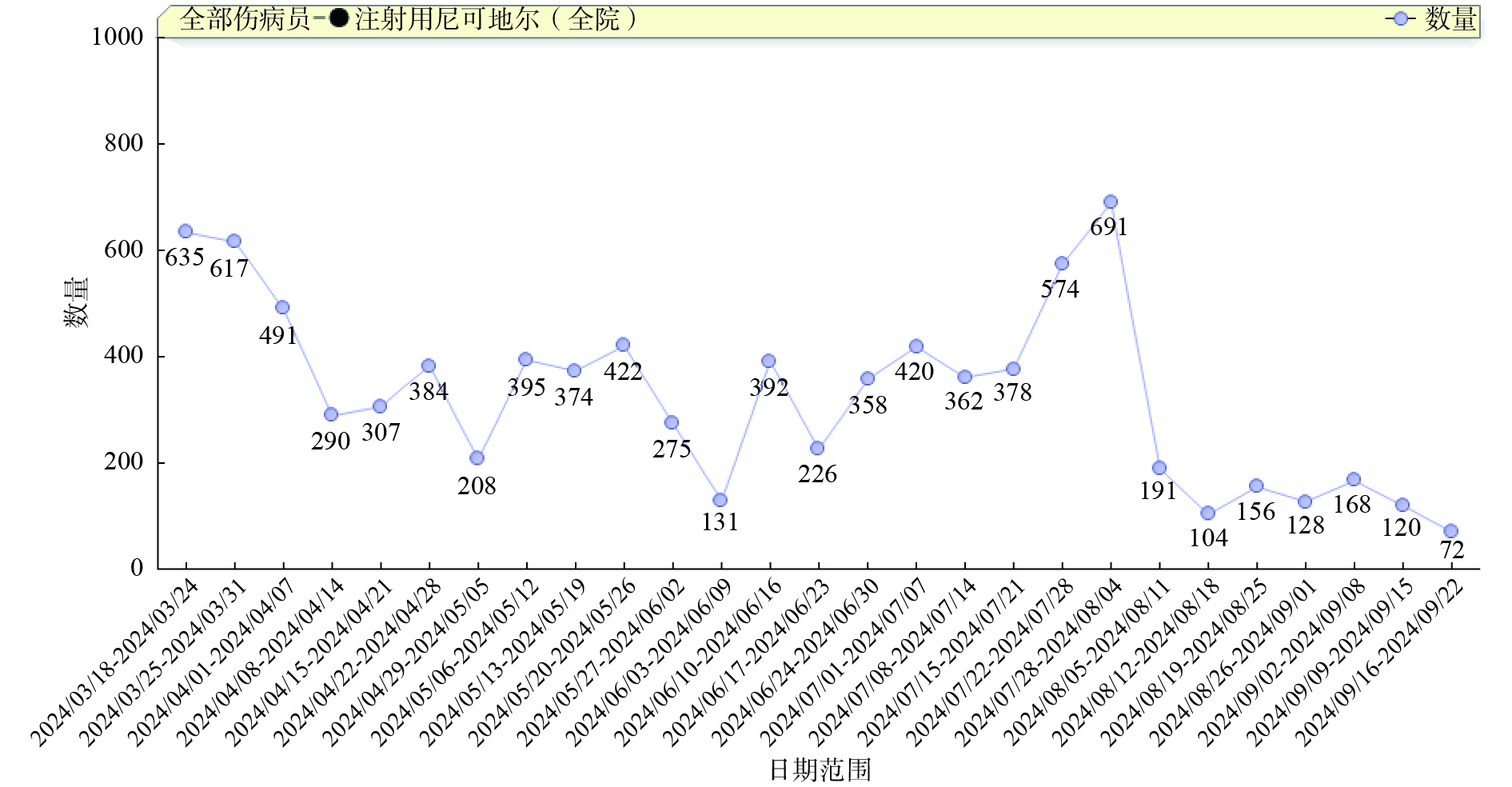
例如,尼可地尔作为冠脉微血管疾病的主要首选药物,本院有注射用尼可地尔和尼可地尔片两个品规,而注射用尼可地尔在科室药品消耗排名中异常靠前,该药与尼可地尔片剂相比经济性较差,因此建议应依据患者病情轻重选择合适剂型。信息药师首先根据DRGs数据变化,把问题定位到冠脉疾病相关诊断用药,根据该诊断相关的治疗药品使用量排名情况,发现尼可地尔的使用可能存在异常,临床药师进一步用自主研发的曲线分析软件调取数据进行分析,确认发现注射用尼可地尔消耗存在异常增高现象,通过对相关医嘱进行分析发现不合理用药问题,最终结果提交药事办公室审议,药事办公室会对医生、厂商进行警示或限制使用,警示后药品用量明显下降。图2显示了在2024年7月15日至8月11日期间的一次异常增长及干预情况。
2.3 事后评估——建立主动合理用药数据晾晒机制
主动合理用药数据晾晒目的是把临床不合理用药问题跟科室充分沟通,与临床医生达成共识,以便形成合理用药文化,共同提高医院用药水平。实施过程包括数据横向对比挖掘、药事沟通材料反馈、阶段汇报宣讲三部分。一是对各科室DRGs指标数据进行横向对比,结合日常监管中发现的问题,挖掘科室在药品使用方面的问题与短板;二是针对问题提出改进措施建议,形成合理用药分析材料,与临床科室主任沟通,同时临床科室主任填写反馈意见表;三是根据问题的严重程度和广泛性,派出临床药师或药剂科高级职称药师深入科室一线进行宣讲授课。通过建立主动合理用药数据晾晒机制,主动与科室主任进行沟通,针对临床科室改进过程中的痛点问题积极做好药学参谋,临床科室对药剂科合理用药工作的认同度有很大提升。最终查房材料作为临床经验在院周会进行通报分享。
例如,2021年我院心外科病例组合指数(CMI)为10.1,结合DRGs数据分析提示,科室的主要治疗疾病如冠状动脉手术、心脏瓣膜手术、先天性心脏病复杂手术及大血管手术,治疗时间短,药品消耗相对较低,说明科室疾病治疗难度高、病情复杂,体现了领先的治疗水平。但是也有少部分病情危重的患者或术后感染并发症的患者,住院时间长,药品使用费用及整体费用相对较高。针对该情况,一方面,药师对使用量大、费用高,存在不合理用药问题的重点药物、重点医生进行分析,写入查房材料,排名晾晒。另一方面,药师对心外科提出了白蛋白与人工胶体交替补充血容量,使用丙泊酚中长链脂肪乳替代丙泊酚乳状注射液等用药改进建议,取得了良好的效果,费用消耗有明显下降。
3. 效果评价
3.1 DRGs指标持续改善
在基于DRGs的合理用药监管体系的管理下,本院CMI、药品消耗指数、药占比等合理用药指标均持续改善。沈阳市医保局反馈给我院的数据中,本院CMI值呈持续上升态势,但药品消耗指数、单日单床药费、药占比等指数均在下降(表1)。说明本院救治疾病的难度和高难度救治患者的比例在地区上处于领先水平,但是医疗费用消耗却低于平均水平。进一步调取全部住院患者指标,其中平均住院天数由2018年的9.83 d降至2023年的7.74 d,住院均次药费由2018年的
5 204.69 元降至2023年的3 556.50 元,总体医疗效率有很大提升。表 1 部分DRGs指标情况年份 药品消耗
指数同比 CMI值 同比 单日单床
药费(元)环比 药占比
(%)环比 2018 1.01 −0.65 1.92 +0.19 440 +20 15.34 −4.05 2019 1.02 +0.01 2.07 +0.15 457 +17 15.28 −0.06 2020 0.95 −0.07 2.17 +0.10 407 −50 15.01 −0.27 2021 0.95 0 2.17 0 429 +22 16.01 +1.00 2022 0.96 +0.01 2.28 +0.11 443 +14 15.40 −0.61 2023 0.86 −0.10 2.49 +0.21 366 −77 12.61 −2.79 3.2 辅助用药排名下降
参照卫健委2019年发布的重点监控药品目录,本院医保局2021年反馈的重点科室辅助用药药费排名居中,除肿瘤内科由于患者量大幅增加,总辅助药金额有一定上升外,次均费用及辅助药占比都同比大幅下降,用药率排名靠后,同比2020年下降幅度较大,说明合理用药趋势较好(表2)。
表 2 2021年本院重点科室辅助用药使用情况及同级别医院排名科系 同级别专科数 总辅助药费(万元) 次均辅助药费(万元) 辅助药费比重 辅助药用药率 排名 药费 同比(%) 排名 药费 同比(%) 排名 比重 同比(%) 排名 用药率 同比(%) 神经内科 30 17 178 −66 22 1138 −43 27 17% −4 23 46% −32 循环内科 29 13 97 −55 9 1270 −36 5 28% 2 17 45% −11 肿瘤内科 24 19 22 19 19 683 −32 24 1% −2 24 10% −16 骨科 21 13 37 −48 13 1206 −19 21 7% −3 17 23% −11 4. 总结
DRGs支付方式改革的目标是实现医保管理服务水平科学化、精细化、信息化。支付方式改革也迫使合理用药考核替代药占比考核。为此,本院以DRGs指标为合理用药导向,以DRGs数据分析作为发掘不合理用药问题的基础,结合药品引进去行政化,日常合理用药监管,主动数据晾晒等方式,建立合理用药管理体系,促进医院用药水平提升。
控制药品费用是合理用药的方向之一,也是DRGs支付方式改革的目标,药品引进的去行政化,可以最大限度的保证医院药品目录内的药品都是临床必需,设立的引进原则可以从源头上过滤掉不符合经济性的药品。日常合理用药监管从DRGs数据挖掘作为起点,能精准定位到不合理用药现象,进而充分利用药事管理办公室的职能作用,推动药事监管的落实。一方面通过内部限制使用,限制不合理用药情况。另一方面通过对药企的警示,促进药企逐步从重销量到重规范的转变。主动合理用药数据晾晒以DRGs指标作为准绳,更能让临床科室认可药师的工作,促进临床科室医生逐步从经验用药到精准用药的转变,让医院内部形成良好的合理用药文化。
合理用药管理的构建是个系统工程,除了需要逐步完善的药事管理制度流程、信息手段的利用加持和日益成长的药师团队,同时还需要一个高质量的评价指标体系来体现医院的合理用药水平。DRGs指标能够贴近临床实际情况,并能够从医疗服务能力、服务效率与安全等多个角度反应科室综合水平。合理利用DRGs支付工具,对医院合理用药水平提高有很大促进。在目前国家不断推进医保改革的大环境下,作为药师需要在保证用药安全的前提下积极结合医院内部力量,运用好DRGs支付工具,真正给患者提供获益,实现合理用药健康发展。
-
表 1 CRE来源的不同标本类型分布
标本类型 CR-Kpn(n=41) CR-Eco(n=10) 株数 构成比(%) 株数 构成比(%) 痰 17 41.46 0 0.00 血液 11 26.83 3 30.00 中段尿 8 19.51 6 60.00 肺泡灌洗液 2 4.88 0 0.00 导管 0 0.00 1 10.00 脓 1 2.44 0 0.00 胆汁 1 2.44 0 0.00 胸水 1 2.44 0 0.00 表 2 肺炎克雷伯菌、大肠埃希菌体外药物敏感性试验结果(%)
抗菌药物 肺炎克雷伯菌菌(n=195) 大肠埃希菌(n=205) 耐药 敏感 耐药 敏感 美罗培南 21.03 78.97 4.88 95.12 头孢吡肟 48.21 43.59 39.51 48.78 头孢他啶 45.64 48.72 30.24 62.44 环丙沙星 53.85 41.54 64.88 22.44 替加环素 0.00 97.44 0.00 100.00 多黏菌素B 4.10 95.90 0.49 99.51 阿米卡星 11.79 88.21 0.98 99.02 氨曲南 50.26 47.69 41.95 48.78 注:替加环素折点参考FDA,多黏菌素折点参考杨启文等[11]专家共识,其余均参考CLSI。 表 3 CRE菌株体外药物敏感性试验结果(%)
抗菌药物 肺炎克雷伯菌菌(n=41) 大肠埃希菌(n=10) 耐药 敏感 耐药 敏感 美罗培南 100.00 0.00 100.00 0.00 头孢吡肟 100.00 0.00 90.00 0.00 头孢他啶 100.00 0.00 100.00 0.00 环丙沙星 100.00 0.00 100.00 0.00 替加环素 2.56 97.44 0.00 100.00 多黏菌素B 10.26 89.74 0.00 100.00 阿米卡星 51.28 48.72 10.00 90.00 氨曲南 100.00 0.00 10.00 80.00 注:替加环素折点参考FDA,多黏菌素折点参考杨启文等[11]专家共识,其余均参考CLSI。 表 4 CRE中检测到的碳青霉烯酶耐药表型分布
耐药表型 CR-Kpn(n=41) CR-Eco(n=10) KPC酶 32(78.05) 2(20.00) NDM酶 5(12.20) 8(80.00) OXA酶 2(4.88) 0 阴性结果a 2(4.88) 0 注:a表示未检测到任何目标碳青霉烯酶。 表 5 CRE中检测到的碳青霉烯酶耐药基因分布
耐药基因 CR-Kpn(n=41) CR-Eco(n=10) blaKPC 32(78.05) 2(20.00) blaNDM 5(12.20) 8(80.00) blaOXA-48 2(4.88) 0 阴性结果a 2(4.88) 0 注:a表示未检测到任何目标碳青霉烯酶。 -
[1] BRINK A J. Epidemiology of carbapenem-resistant Gram-negative infections globally[J]. Curr Opin Infect Dis, 2019, 32(6):609-616. doi: 10.1097/QCO.0000000000000608 [2] 周海英, 曹原, 邓劲, 等. 氨曲南联合头孢他啶/阿维巴坦对产金属β-内酰胺酶肠杆菌目细菌的体外协同作用初探[J]. 中国抗生素杂志, 2021, 46(8):784-788. [3] HOANG C Q, NGUYEN H D, VU H Q, et al. Emergence of new Delhi metallo-beta-lactamase (NDM) and Klebsiella pneumoniae Carbapenemase (KPC)production by Escherichia coli and Klebsiella pneumoniae in southern Vietnam and appropriate methods of detection: a cross-sectional study[J]. BioMed Res Int, 2019, 2019:9757625. [4] 胡付品, 郭燕, 朱德妹, 等. 2021年CHINET中国细菌耐药监测[J]. 中国感染与化疗杂志, 2022, 22(5):521-530. [5] MA J Y, SONG X R, LI M C, et al. Global spread of carbapenem-resistant Enterobacteriaceae: Epidemiological features, resistance mechanisms, detection and therapy[J]. Microbiol Res, 2023, 266:127249. doi: 10.1016/j.micres.2022.127249 [6] SHARIFIPOUR E, SHAMS S, ESMKHANI M, et al. Evaluation of bacterial co-infections of the respiratory tract in COVID-19 patients admitted to ICU[J]. BMC Infect Dis, 2020, 20(1):646. doi: 10.1186/s12879-020-05374-z [7] ABDELAZIZ S M, ABOSHANAB K M, YAHIA I S, et al. Correlation between the antibiotic resistance genes and susceptibility to antibiotics among the carbapenem-resistant gram-negative pathogens[J]. Antibiotics, 2021, 10(3):255. doi: 10.3390/antibiotics10030255 [8] 孙艳, 多丽波. 耐碳青霉烯类肠杆菌科细菌耐药机制及实验室检测研究进展[J]. 国际检验医学杂志, 2020, 41(16):2011-2016. [9] Clinical and laboratory standards institute. Performance standards for antimicrobial susceptibility testing, 32nd edition [S].http://standards/products/microbiology/companion/using-m100/[2022-03-09]. [10] Centers for Disease Control and Prevention (CDC). Facility guidance for control of carbapenem-resistant Enterobacteriaceae (CRE)[EB/OL]. (2020-07-01)[2022-01-10]. https://www.cdc.gov/hai/pdfs/cre/cre-guidance-508.pdf. [11] 杨启文, 马筱玲, 胡付品, 等. 多黏菌素药物敏感性检测及临床解读专家共识[J]. 协和医学杂志, 2020, 11(5):559-570. [12] RANJBAR R, ALAM M. Antimicrobial Resistance Collaborators(2022). Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis[J]. Evid Based Nurs, 2024, 27(1):16. doi: 10.1136/ebnurs-2022-103540 [13] GANDRA S, BURNHAM C A D. Carbapenem-resistant enterobacterales in the USA[J]. Lancet Infect Dis, 2020, 20(6):637-639. doi: 10.1016/S1473-3099(20)30066-9 [14] HANSEN G T. Continuous evolution: perspective on the epidemiology of carbapenemase resistance among enterobacterales and other gram-negative bacteria[J]. Infect Dis Ther, 2021, 10(1):75-92. doi: 10.1007/s40121-020-00395-2 [15] 李鑫, 杨继勇. 碳青霉烯类耐药肠杆菌科细菌分布与流行特征研究进展[J]. 中华微生物学和免疫学杂志, 2019, 39(4):306-310. [16] CASTANHEIRA M, DESHPANDE L M, MENDES R E, et al. Prevalence of carbapenemase genes among carbapenem-nonsusceptible Enterobacterales collected in US hospitals in a five-year period and activity of ceftazidime/avibactam and comparator agents[J]. JAC Antimicrob Resist, 2022, 4(5):dlac098. doi: 10.1093/jacamr/dlac098 [17] PORRECA A M, SULLIVAN K V, GALLAGHER J C. The epidemiology, evolution, and treatment of KPC-producing organisms[J]. Curr Infect Dis Rep, 2018, 20(6):13. doi: 10.1007/s11908-018-0617-x [18] HAN R R, SHI Q Y, WU S, et al. Dissemination of carbapenemases (KPC, NDM, OXA-48, IMP, and VIM) among carbapenem-resistant Enterobacteriaceae isolated from adult and children patients in China[J]. Front Cell Infect Microbiol, 2020, 10:314. doi: 10.3389/fcimb.2020.00314 [19] 朱丰村, 曾云祥, 金晓立, 等. 204株碳青霉烯类耐药肠杆菌目细菌耐药性分析[J]. 检验医学, 2023, 38(1):60-65. -





 下载:
下载:
 下载:
下载: